Emorroidi
Le emorroidi non patologiche sono dei cuscinetti vascolari, prevalentemente a sangue venoso, e normalmente servono per varie funzioni fisiologiche correlate all’apparato digerente.
Le emorroidi anali non patologiche occorrono di fatto a:
- “accompagnare” le feci all’esterno riducendo il trauma anale
- completare il complesso sistema della continenza fecale.
Erroneamente descritte come “varici dell’ano”, le emorroidi patologiche sono dei corpi cavernosi di volume aumentato contenenti sangue venoso ed arterioso, che possono protrudere dall’ano.
Sono vene dilatate nella regione anale e nel retto inferiore.
Questa condizione può essere causata da diversi fattori, tra cui la pressione eccessiva durante la defecazione, la gravidanza, l’obesità, la stitichezza cronica e l’età avanzata.
A seconda del plesso da cui traggono origine possono essere suddivise in emorroidi interne ed esterne.
I sintomi comuni delle emorroidi includono sanguinamento rettale durante la defecazione, prurito intorno all’ano, dolore durante la defecazione, formazione di grumi o gonfiore intorno all’ano e perdita di feci.
Il trattamento delle emorroidi dipende dalla gravità dei sintomi.
Le opzioni terapeutiche possono includere cambiamenti nella dieta e nello stile di vita, l’uso di creme o unguenti topici, supposte, procedure non chirurgiche come legature delle emorroidi o scleroterapia, e in casi gravi, interventi chirurgici come l’escissione delle emorroidi.
È importante consultare la Clinica IDE di Milano se si sospetta di avere emorroidi o se i sintomi persistono nonostante l’auto-trattamento.
Un’adeguata valutazione medica può determinare il trattamento più appropriato per alleviare i sintomi e migliorare la qualità della vita del paziente.
Indice dei Contenuti della Pagina
ToggleCentro IDE: Spiegazione e Consenso Emorroidectomia
Il documento in .pdf “Spiegazione e Consenso Emorroidectomia” fornisce una guida dettagliata sull’emorroidectomia, includendo procedure, rischi, e post-operatorio.
Essenziale per pazienti e medici, offre informazioni chiare e consigli per il trattamento.
Emorroidi Interne ed Emorroidi Esterne
Le emorroidi possono essere classificate in due tipi principali: emorroidi interne ed emorroidi esterne.
Queste due forme presentano differenze significative nelle loro caratteristiche e nel modo in cui sono trattate:
- Le emorroidi interne aumentano di volume dentro l’ano, e danno segno di sé in genere solo durante il passaggio delle feci, con dolore, sanguinamento e prurito, e possono prolassare all’esterno dell’ano e rientrare da sole o con l’aiuto delle dita; sono molto dolorose se non si riesce a riposizionarle dentro l’ano. Le emorroidi interne si formano all’interno del retto, di solito a circa 2-4 centimetri dall’apertura anale, dove le vene sono più delicate. Non sono di solito visibili o palpabili senza un esame medico. Tuttavia, possono causare sanguinamento durante la defecazione o gocciolare sangue nel water. Alcuni individui con emorroidi interne possono sperimentare prurito o fastidio nella regione anale.
- Le emorroidi esterne si sviluppano al margine dell’ano; se sotto tensione sono molto dolorose, più frequentemente delle interne possono complicarsi con la formazione di coaguli nel loro interno (trombosi emorroidaria). Le emorroidi esterne si formano sotto la pelle intorno all’apertura anale. Sono visibili o palpabili dall’esterno del corpo. Possono causare dolore, prurito e sanguinamento durante la defecazione. Le emorroidi esterne possono essere particolarmente dolorose quando si sperimenta un coagulo di sangue all’interno di esse, noto come emorroidi esterne trombizzate.
Le Emorroidi sono una patologia molto diffusa nella popolazione
Le Emorridi possono essere considerate come la più diffusa causa di sofferenza della regione anorettale.
Più del 50% della popolazione adulta occidentale soffre o ha sofferto di patologia emorroidaria.
Molti soggetti lasciano trascorrere molto tempo prima di chiedere delle cure.
Le cure attuali sono in grado di eliminare senza o con poco dolore il problema, soprattutto negli stadi iniziali.
Sono la più frequente affezione proctologica con una prevalenza (numero di pazienti affetti) del 4.4%, con un picco nella fascia d’età 45-65 anni.
Si stima che il 50% dei pazienti > 50 anni abbia avuto problemi legati alla patologia emorroidaria.
La maggior parte dei pazienti ricorre a cure basate su automedicazione, abitualmente creme locali o integratori assunti per bocca.
Il trattamento chirurgico è sempre stato considerato, in parte a ragione, l’estrema soluzione per i casi che non hanno giovamento altrimenti e che causano al paziente sconforto frequente o sanguinamento ricorrente.
Il motivo per cui il trattamento chirurgico delle emorroidi è sempre stato inquadrato come ultima possibilità è dovuto al dolore ed alle altre complicanze legate alla procedura (stenosi, recidive, etc.).
Non sorprende quindi che dagli anni ’50 in avanti vi è stato un susseguirsi di tecniche che andavano nella direzione di ridurre il dolore e le conseguenze.
Se fino all’inizio degli anni 2000 il trattamento era pressoché sempre di “rimozione” (tecnica
Milligan & Morgan, Ferguson, Whitehead, etc) o di legatura, dal 1999 in poi si è diffusa la
“Tecnica Longo” messa a punto da un italiano che utilizzando l’ipotesi del prolasso come
La prima causa della patologia emorroidaria ha proposto la prolassectomia, ossia la rimozione del prolasso, come intervento di correzione.
Cause della Emorroidi
Le Emorroidi si sviluppano più con l’aumentare dell’età, le eccessive spinte per evacuare le feci, la lunga permanenza sulla tazza del bagno, le feci molto dure o irritanti quali quelle diarroiche, la gravidanza, i fattori ereditari, o in parte per diete totalmente squilibrate che intaccano e infiammano gravemente la mucosa intestinale e rettale.
Non esiste una sola causa alla base delle emorroidi, ma possono essere causate da una combinazione di fattori, tra cui:
- Pressione durante la defecazione: La principale causa delle emorroidi è la pressione eccessiva sulle vene del retto e dell’ano durante la defecazione. Quando ci si sforza per evacuare le feci a causa della stitichezza cronica, delle feci dure o della mancanza di fibre nella dieta, si esercita una pressione eccessiva sulle vene emorroidarie, portando alla loro dilatazione e alla formazione di emorroidi.
- Gravidanza: Durante la gravidanza, l’utero in crescita esercita una pressione significativa sulle vene pelviche, compromettendo il flusso sanguigno e aumentando il rischio di sviluppare emorroidi. Inoltre, i cambiamenti ormonali durante la gravidanza possono influenzare la funzione intestinale, aumentando la probabilità di stitichezza.
- Obesità: L’obesità è associata a molte condizioni di salute, tra cui le emorroidi. L’eccesso di peso aumenta la pressione sulle vene del retto e dell’ano, contribuendo alla formazione di emorroidi.
- Stile di vita sedentario: La mancanza di attività fisica compromette la circolazione sanguigna, inclusa quella nella regione anale. La stagnazione del flusso sanguigno può favorire lo sviluppo delle emorroidi e può aggravare i sintomi esistenti.
- Alimentazione povera di fibre: Una dieta carente di fibre può portare a stitichezza e feci dure, rendendo più difficile il passaggio attraverso il tratto intestinale e aumentando la pressione durante la defecazione. L’aumento della fibra nella dieta aiuta a prevenire la stitichezza e a ridurre il rischio di emorroidi.
- Predisposizione genetica: Esiste una componente genetica nell’insorgenza delle emorroidi. Individui con familiari affetti da emorroidi possono essere geneticamente predisposti a sviluppare questa condizione a causa di una debolezza delle pareti venose.
- Invecchiamento: Con l’avanzare dell’età, i tessuti del corpo, comprese le pareti venose, perdono elasticità e diventano più vulnerabili alle emorroidi. La diminuzione della capacità del corpo di recuperare rapidamente dai danni contribuisce alla formazione di emorroidi.
- Fattori occupazionali: Alcune professioni che richiedono lunghi periodi di seduta o sollevamento pesi possono aumentare il rischio di emorroidi. La pressione costante sulle vene del retto e dell’ano può contribuire alla loro dilatazione e alla formazione di emorroidi.
Questi fattori, quando combinati, possono aumentare significativamente il rischio di sviluppare emorroidi.
Adottare uno stile di vita sano, che includa una dieta equilibrata, l’esercizio regolare e abitudini intestinali sane, può contribuire a prevenire o a ridurre il rischio di emorroidi.
In caso di sintomi persistenti o gravi, è consigliabile consultare un medico per una valutazione e un trattamento appropriati.
Sintomi delle Emorroidi
Le emorroidi possono manifestarsi con una serie di sintomi che possono variare da lievi a gravi; ecco una panoramica dei sintomi comuni associati alle emorroidi.
Come già accennato, se si ha qualcuno di questi sintomi è possibile che si tratti di Patologia emorroidaria:
- sanguinamento alla defecazione con sangue rosso vivo
- prolasso che può rientrare più o meno facilmente
- prurito spesso accompagnato da senso di ano umido
- dolore, in genere tipo bruciore
- nodulo/i esterni dolenti, a volte ad insorgenza nel giro di poche ore.
I sintomi della Patologia Emorroidaria possono essere comuni ad altre situazioni (Marische, Ascessi, Ragadi, Polipi, Malattie Infiammatorie Intestinali, Neoplasie Anorettali).
Il sintomo più diffuso rimane il sanguinamento legato alla defecazione (Proctorragia), spesso non doloroso.
Questo stillicidio di sangue può portare fino all’anemia che necessita trasfusioni e ricoveri in ospedale.
Altri sintomi possono essere il gonfiore, il prolasso, la perdita di liquido, l’irritazione perianale.
Emorroidi grandi possono portare ad una sensazione di peso rettale e difficoltà alla defecazione.
Sintomatologia delle Emorroidi Patologiche nel Dettaglio
- Sanguinamento rettale: Il sanguinamento durante la defecazione è uno dei sintomi distintivi delle emorroidi. È importante notare che il sangue delle emorroidi tende ad essere luminoso e non misto alle feci. Questo sanguinamento può variare da lieve a moderato e può causare preoccupazione nei pazienti.
- Prurito anale: Il prurito intorno all’ano è un sintomo comune delle emorroidi. Questo prurito è spesso causato dall’irritazione della pelle dovuta al contatto con le feci, al muco o all’umidità nell’area anale. Il prurito può essere fastidioso e influire sulla qualità della vita del paziente.
- Dolore o disagio: Le emorroidi possono provocare dolore o disagio, specialmente durante la defecazione o mentre si è seduti per lunghi periodi. Il dolore può essere descritto come una sensazione di bruciore, pulsante o di pressione nell’area anale. In alcuni casi, il dolore può essere così intenso da interferire con le attività quotidiane.
- Sensazione di pienezza anale: Alcune persone con emorroidi possono avvertire una sensazione di pienezza o pressione nell’area anale, anche quando non si trovano in fase di evacuazione intestinale. Questo sintomo può essere associato al gonfiore delle emorroidi interne o alla presenza di emorroidi prolassate.
- Perdita di feci: Le emorroidi interne possono prolassare dall’ano durante la defecazione, causando perdite di feci o secrezioni mucose. Questo sintomo può essere imbarazzante e causare disagio al paziente.
- Sensazione di protuberanze o grumi: Le emorroidi possono formare protuberanze o grumi intorno all’ano, specialmente se sono emorroidi esterne o se le emorroidi interne si prolassano durante la defecazione. Queste protuberanze possono essere palpate esternamente o percepite internamente dal paziente.
- Sensazione di irritazione o bruciore: L’irritazione e il bruciore nell’area anale sono sintomi comuni delle emorroidi. Queste sensazioni possono essere causate dall’infiammazione delle emorroidi, dall’attrito con le feci o dalle secrezioni mucose. Il disagio può essere costante o intensificarsi durante la defecazione.
Ogni individuo può sperimentare una combinazione unica di sintomi delle emorroidi, e la gravità dei sintomi può variare da lieve a grave.
È importante che i pazienti consultino un medico se sospettano di avere emorroidi o se i sintomi persistono, poiché un trattamento tempestivo può contribuire a ridurre il disagio e prevenire complicazioni.
Altri nomi per indicare le Emorroidi Patologiche
Le emorroidi patologiche possono essere indicate con vari termini, a seconda del contesto medico e della regione geografica.
Ecco alcuni altri nomi comunemente usati per indicare le emorroidi:
- Emorroidi: Questo è il termine più comune e ampiamente accettato per descrivere la condizione delle vene dilatate nell’area anale e rettale. Le emorroidi possono variare nella gravità e nei sintomi, ma sono generalmente associate a sanguinamento, prurito, dolore e gonfiore.
- Emorroidi Piles: Il termine “Piles” è spesso usato in contesti informali, particolarmente diffuso nel Regno Unito e in alcuni altri paesi di lingua inglese. Anche se meno tecnico, è ancora ampiamente compreso come riferimento alle emorroidi.
- Emorroidi Emorroidarie: Questo termine è più tecnico e può essere utilizzato in contesti medici o scientifici per descrivere la condizione delle emorroidi. Si riferisce specificamente alle dilatazioni venose nell’area anale e rettale.
- Malattia Emorroidaria: Questo termine si riferisce alla condizione più ampia delle emorroidi e può includere varie manifestazioni e sintomi associati. La malattia emorroidaria può variare da lieve a grave e richiedere diversi approcci terapeutici.
- Varici Anali: Le emorroidi sono essenzialmente varici delle vene nell’area anale e rettale. Il termine “varici anali” sottolinea questa somiglianza anatomica e può essere usato per descrivere le emorroidi anche se non propriamente un termine adeguato a livello tecnico.
- Patologia Ano-rettale: Le emorroidi rientrano nella categoria più ampia delle patologie ano-rettali, che comprendono una vasta gamma di disturbi che coinvolgono l’ano e il retto. Questo termine evidenzia il contesto più generale in cui si manifestano le emorroidi.
- Disturbi Emorroidali: Questo termine può essere utilizzato per fare riferimento a tutti i disturbi e le condizioni associati alle emorroidi. Include sintomi come sanguinamento, prurito, dolore e gonfiore, insieme alle varie manifestazioni delle emorroidi.
- Emorroidi Interne ed Esterne: Questa distinzione indica la posizione delle emorroidi nel canale anale. Le emorroidi interne si formano all’interno del retto, mentre le emorroidi esterne si sviluppano sotto la pelle intorno all’ano. Questa distinzione è importante per il trattamento e la gestione delle emorroidi.
L’uso di termini alternativi per indicare le emorroidi può variare a seconda del contesto e della preferenza del professionista medico o del paziente.
I ogni caso tutti questi termini si riferiscono alla stessa condizione medica delle vene dilatate nell’area anale e rettale, e richiedono un’adeguata valutazione e gestione clinica.
La Patologia Ano-Rettale delle Emorroidi è pericolosa?
La patologia ano-rettale delle emorroidi non è considerata intrinsecamente pericolosa, ma può causare disagio significativo e influenzare la qualità della vita di una persona.
Le emorroidi, in sé, non rappresentano una minaccia immediata per la vita, ma possono provocare sintomi spiacevoli e, in alcuni casi, richiedere trattamenti per alleviare il dolore e prevenire complicazioni.
- Sanguinamento e Anemia: Il sanguinamento delle emorroidi può variare da lieve a moderato e può portare a una diminuzione dei livelli di emoglobina nel sangue nel tempo, causando anemia. L’anemia può provocare stanchezza, debolezza e pallore, e può richiedere un trattamento medico per ripristinare i livelli di emoglobina nel sangue.
- Trombosi Emorroidaria: Le emorroidi esterne possono sviluppare coaguli di sangue all’interno, noti come emorroidi trombizzate. Questi coaguli possono causare dolore acuto e gonfiore nell’area anale e richiedere intervento medico per il sollievo dal dolore e, in alcuni casi, per la rimozione chirurgica del coagulo.
- Prolasso delle Emorroidi: Il prolasso delle emorroidi interne può verificarsi quando le emorroidi scendono e sporgono attraverso l’ano durante la defecazione. Questo può causare disagio significativo e richiedere interventi terapeutici, come la legatura delle emorroidi o, nei casi più gravi, la chirurgia per rimuovere le emorroidi protruse.
- Infiammazione e Infezione: Le emorroidi possono diventare infiammate a causa di sforzi eccessivi durante la defecazione, traumi o infezioni. L’infiammazione può causare dolore, gonfiore e arrossamento nell’area anale e può richiedere trattamenti come creme o unguenti topici, bagni caldi e antibiotici per prevenire o trattare le infezioni.
- Stenosi Anale: La formazione di tessuto cicatriziale intorno alle emorroidi prolungate può portare a una condizione chiamata stenosi anale, in cui il canale anale si restringe e può rendere difficile o dolorosa la defecazione. La stenosi anale può richiedere interventi chirurgici per ripristinare la funzione normale dell’ano e ridurre il disagio associato alla defecazione.
Riconoscere i sintomi delle emorroidi e cercare un trattamento medico tempestivo è essenziale per prevenire complicazioni gravi e migliorare la qualità della vita dei pazienti.
Un’adeguata gestione delle emorroidi, che può includere cambiamenti nello stile di vita, terapie mediche e interventi chirurgici, può aiutare a ridurre i sintomi e prevenire recidive.
Visita e Diagnosi delle Emorroidi Patologiche a Milano presso la CLinica IDE
Presso l’Istituto dermatologico e di chirurgia IDE di Milano è possibile effettuare una visita completa per la valutazione di sintomi sospetti comunemente legati alle Emorroidi Patologiche ed un’adeguata diagnosi succesiva.
Dall’esterno le emorroidi possono essere viste solo nello stadio più avanzato, le non riducibili all’interno dell’ano (Emorroidi di IV grado), oppure quelle riducibili con accompagnamento della mano e palpazione (Emorroidi di III grado); inoltre possono essere viste le complicazioni della malattia emorroidaria, come ad esempio la trombosi poc’anzi citata.
E’ solo l’anoscopia che permette di porre diagnosi certa e di individuare o escludere altre malattie proctologiche molto spesso associate.
Queste escrescenze anali non presentano alcuna correlazione con il cancro.
Tuttavia molti di questi sintomi possono essere presenti anche in presenza di un cancro del retto o dell’ano.
Ciò rende indispensabile una visita ColoProctologica.
Ogni trattamento effettuato senza una visita specialistica può essere causa di un inammissibile ritardo per una corretta diagnosi ed un’adeguata terapia.
IDE: Visita Proctologica a Milano per Emorroidi
Presso la Clinica di cura per patologie emorroidali IDE di Milano, è possibile effettuare una visita proctologica per la valutazione ambulatoriale di un paziente con sospetta patologia emorroidaria.
Questa visita deve assolutamente comprendere una valutazione visiva della zona anale, una valutazione palpatoria con esplorazione rettale e con evidenza di prolasso al ponzamento, una valutazione visiva del canale anale attraverso Anoscopia.
La visita se possibile deve essere eseguita con paziente in posizione laterale sx (SIMS) per il maggior comfort.
Centro IDE: Colonscopia a Milano per la Diagnosi delle Emorroidi Patologiche
La città di Milano grazie alla struttura sanitaria privata IDE, offre una vasta gamma di servizi di endoscopia, compresa la colonscopia, che è uno strumento diagnostico utile per individuare varie condizioni del tratto gastrointestinale, comprese le emorroidi patologiche.
Sebbene le Emorroidi siano la prima causa di sanguinamento anale non va dimenticato che quest’ultimo è anche il primo segno di cancro colorettale e di altre patologie (Malattie Infiammatorie Intestinali, diverticolosi, etc.).
La Colonscopia diviene pertanto prassi obbligatoria nei pazienti > 45 anni, in quelli con storia familiare di neoplasie, diverticolosi, positività al Sangue Occulto Fecale, etc.
Ecco come deve avvenire una visita Colonscopica per Emorroidi Patologiche:
- Ricerca di un medico specialista in Emorroidi: La prima e più importante fase è quella di cercare un medico specialista qualificato, come un gastroenterologo o un chirurgo esperto nel trattamento delle patologie ano-rettali come quelli presenti presso ikl nostro Centro IDE di Milano, inclusi gli specialisti in emorroidi. Vi sono numerosi professionisti e strutture sanitarie rinomate che offrono servizi di alta qualità in questo campo.
- Prenotazione della colonscopia: Una volta individuato il nostro Centro con medico specialista, sarà necessario prenotare una colonscopia presso la struttura sanitaria IDE Milano, che offre servizi di endoscopia, inclusa la colonscopia, con personale altamente qualificato e attrezzature all’avanguardia.
- Preparazione per la colonscopia: Prima della procedura, il paziente dovrà seguire scrupolosamente le istruzioni fornite dal medico per la preparazione intestinale. Questa fase è cruciale per garantire che il colon sia completamente pulito e ben visualizzato durante la colonscopia, consentendo al medico di esaminare accuratamente l’area rettale alla ricerca di emorroidi patologiche o altre anomalie, solitamente questa procedura include digiuno e l’utilizzo di integratori particolari per la liberazione totale del tratto intestinale.
- Esecuzione della colonscopia: Durante la colonscopia, il medico utilizzerà un endoscopio flessibile per esplorare l’interno del colon e del retto. Questo strumento consente una visualizzazione dettagliata delle pareti intestinali, consentendo al medico di individuare eventuali emorroidi patologiche, valutare la loro gravità e determinare se richiedono trattamento.
- Discussione dei risultati: Dopo la procedura, il medico discuterà con il paziente i risultati della colonscopia. In caso di individuazione di emorroidi patologiche o altre condizioni, il medico fornirà una spiegazione dettagliata della diagnosi, discuterà le opzioni di trattamento disponibili e risponderà a eventuali domande o preoccupazioni del paziente.
Sottoporsi regolarmente a screening gastroenterologici, inclusa la colonscopia, è fondamentale per la prevenzione e la gestione precoce delle condizioni del colon e del retto, comprese le emorroidi patologiche.
Rivolgersi a un medico specialista e seguire le raccomandazioni della Clinica IDE di Milano, per la diagnosi e il trattamento delle ermorroidi, può contribuire a garantire un’adeguata gestione delle emorroidi e una migliore qualità di vita.
Trattamento delle Emorroidi presso la clinica IDE Milano
Presso il centro dermatologico IDE di Milano è possibile effettuare visite e trattamenti specifici per la risoluzione delle patologie emorroidali più diffuse.
Il trattamento delle emorroidi patologiche dipende dalla gravità dei sintomi e dalla risposta ai trattamenti conservativi.
Ecco una panoramica dei metodi di trattamento comunemente utilizzati:
- Modifiche allo stile di vita: Spesso, le emorroidi patologiche possono essere gestite efficacemente con modifiche allo stile di vita. Questo può includere l’aumento del consumo di fibre nella dieta, l’assunzione di più liquidi per prevenire la stitichezza, l’esercizio fisico regolare e l’evitare di trattenere le feci.
- Farmaci topici: Sono disponibili creme, unguenti e supposte contenenti steroidi, anestetici locali o agenti vasocostrittori che possono aiutare a ridurre il dolore, il prurito e l’infiammazione associati alle emorroidi patologiche.
- Scleroterapia: Questo trattamento comporta l’iniezione di una soluzione chimica diretta nelle emorroidi, facendole restringere e riducendo così il flusso sanguigno verso di esse. È più comunemente usato per le emorroidi di piccole e medie dimensioni.
- Legatura delle emorroidi: Questo trattamento coinvolge la legatura della base delle emorroidi interne con un anello di gomma o un altro dispositivo. Questo interrompe il flusso sanguigno alle emorroidi, facendole seccare e cadere nel giro di alcuni giorni.
- Crioablazione: Questo trattamento utilizza il freddo estremo per distruggere le emorroidi. È un processo indolore che può essere eseguito in ambulatorio.
- Coagulazione a infrarossi: Questa procedura utilizza la luce infrarossa per bruciare il tessuto delle emorroidi interne, riducendo il flusso sanguigno e provocandone la cicatrizzazione.
- Chirurgia: Nei casi più gravi o persistenti, quando altri trattamenti non hanno avuto successo, potrebbe essere necessario ricorrere alla chirurgia. La tecnica chirurgica più comune per le emorroidi è l’escissione emorroidaria, che comporta la rimozione chirurgica delle emorroidi.
È importante sottolineare che il trattamento delle emorroidi patologiche dovrebbe essere personalizzato in base alle esigenze e alla gravità della condizione del paziente.
Prima di iniziare qualsiasi trattamento, è consigliabile consultare un medico per una valutazione accurata e un piano terapeutico appropriato.
Inoltre, le modifiche dello stile di vita, come una dieta ricca di fibre e l’esercizio regolare, possono essere cruciali nel prevenire il verificarsi di emorroidi e nel ridurre la gravità dei sintomi.
Istituto IDE: Trattamento Chirurgico delle Emorroidi a Milano: quando e come avviene?
Il trattamento chirurgico delle emorroidi presso l’Istituto IDE di Milano, è considerato quando le opzioni di trattamento non chirurgico non hanno avuto successo nel fornire sollievo ai sintomi o quando le emorroidi sono troppo gravi per essere gestite in modo conservativo.
Ecco quando e come avviene il trattamento chirurgico delle emorroidi:
Quando avviene la terapia chirurgica delle emorroidi:
- Fallimento delle opzioni conservative: Se le modifiche dello stile di vita, i farmaci topici e i trattamenti minimamente invasivi non sono riusciti a fornire un sollievo adeguato, il medico può raccomandare l’intervento chirurgico.
- Gravità dei sintomi: Le emorroidi possono causare sintomi significativi come sanguinamento, dolore, prurito e prolasso protratto. Se i sintomi sono gravi e persistenti, l’intervento chirurgico può essere considerato come opzione di trattamento.
- Presenza di complicazioni: Le emorroidi possono portare a complicazioni come l’anemia da perdita di sangue cronica, la formazione di coaguli di sangue o l’infezione delle emorroidi stesse. In presenza di queste complicazioni, l’intervento chirurgico potrebbe essere necessario per risolvere la situazione.
Come avviene la terapia chirurgica delle emorroidi:
- Escissione emorroidaria (Emorroidectomia): Questa procedura chirurgica comporta la rimozione chirurgica delle emorroidi interne o esterne. Il chirurgo utilizza tecniche tradizionali o moderne come il bisturi, il laser o l’elettrocoagulazione per rimuovere le emorroidi.
- Procedure di legatura: Queste tecniche coinvolgono la legatura delle arterie che alimentano le emorroidi, interrompendo il flusso sanguigno e facendo ridurre le emorroidi. Tra le opzioni ci sono la legatura elastica delle emorroidi (LE), la legatura con suture trasfixianti (STARR) e la legatura con sutura circolare.
- Procedure di stapler: Queste tecniche utilizzano un dispositivo meccanico chiamato stapler per rimuovere e chiudere le emorroidi. Una procedura comune è la tecnica PPH (Procedure for Prolapse and Hemorrhoids), che tratta le emorroidi interne prolassate.
- Chirurgia a infrarossi, laser o crioterapia: Alcuni chirurghi utilizzano tecniche come la coagulazione a infrarossi, la crioterapia o il trattamento laser per rimuovere o ridurre le emorroidi.
L’intervento chirurgico per le emorroidi può essere eseguito in regime ambulatoriale o richiedere un breve ricovero ospedaliero, a seconda della complessità e della durata dell’intervento.
È essenziale discutere con il chirurgo le opzioni disponibili, compresi i rischi, i benefici, le aspettative di recupero e i risultati attesi prima di prendere una decisione.
La scelta della procedura dipenderà dalla gravità delle emorroidi, dalle preferenze del paziente e dall’esperienza del chirurgo.
Classificazione delle Emorroidi Patologiche e relativi Trattamenti
Negli anni sono stati proposti diverse modalità di classificazione ognuna delle quali mostra limitazioni.
La più diffusa prevede di classificare il grado di Prolasso Emorroidario.
Il prolasso emorroidario è classificato in 4 gradi distinti, ognuno dei quali rappresenta una diversa estensione delle emorroidi fuori dal canale anale:
- Prolasso di I Grado: In questa fase, i cuscinetti emorroidari si trovano ancora all’interno del canale anale. Non c’è evidenza visibile esternamente dei tessuti emorroidari.
- Prolasso di II Grado: In questa fase, i cuscinetti emorroidari prolassano dal canale anale durante lo sforzo o la defecazione, ma rientrano spontaneamente nella posizione originaria dopo il rilascio dello sforzo.
- Prolasso di III Grado: In questa fase, i cuscinetti emorroidari prolassano al di fuori del canale anale durante lo sforzo o la defecazione e richiedono l’intervento manuale per essere riposizionati all’interno del canale anale.
- Prolasso di IV Grado: Questa è la fase più avanzata del prolasso emorroidario. In questa condizione, i cuscinetti emorroidari prolassati rimangono fuori dal canale anale in modo permanente e non possono essere riposizionati manualmente.
La distinzione tra i diversi gradi di prolasso emorroidario è cruciale per determinare il piano di trattamento appropriato per ciascun paziente.
È importante consultare un medico specialista di IDE Milano per una valutazione accurata e una gestione adeguata della condizione emorroidaria, tenendo conto del grado di prolasso e dei sintomi associati.
Trattamenti delle Emorroidi in base al loro grado patologico
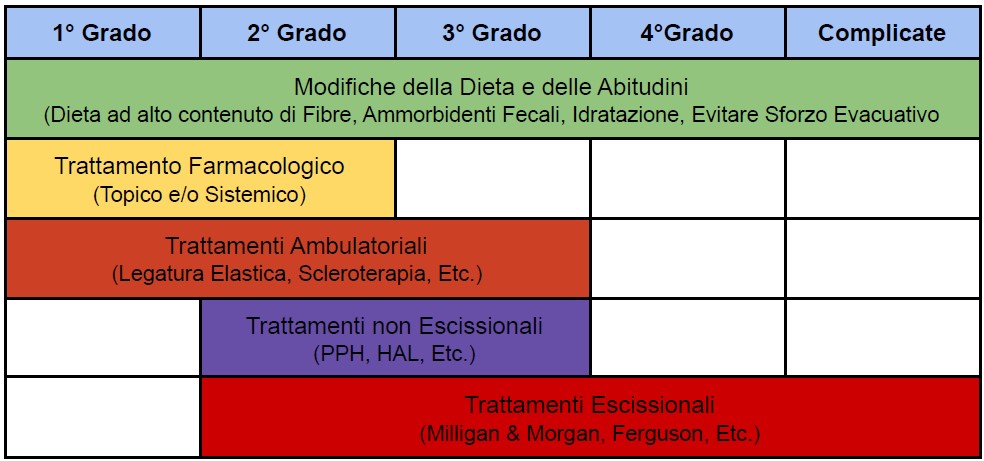
Il trattamento medico va diretto verso la possibile causa.
- se con stipsi occorre un aumento dell’assunzione di fibre vegetali ed uso di lassativi formanti massa per ottenere feci più soffici.
- correzione della diarrea, se presente.
- ri-apprendimento di una corretta defecazione tendente ad evitare di spingere molto o a lungo.
- bidè con acqua tiepida per ridurre spasmo e dolore.
In caso di crisi acute, per lo più da trombosi emorroidaria, questi presidi possono essere di aiuto, assieme all’uso di analgesici, e nel giro di 7 gg circa la crisi si risolve.
Nei casi di dolore intenso che non si attenua, il curante potrà effettuare ambulatorialmente una piccola incisione in anestesia locale per asportare il/i coagulo/i.
Se ci si trova di fronte a quadri molto estesi di trombosi può essere necessario un trattamento in regime di ricovero.
I trattamenti sono ambulatoriali o in regime di ricovero, in relazione allo stadio della malattia ed alla gravità clinica.
L’impulso per la ricerca della “tecnica perfetta per la cura delle emorroidi” ha sviluppato molte alternative che hanno prodotto un’offerta svariata e spesso poco decifrabile per il paziente.
Inoltre alcuni vecchi interventi sono stati migliorati con l’utilizzo di materiali meno “dannosi” come bisturi ad ultrasuoni, radiofrequenze, etc.
Una recente revisione della letteratura da parte delle 3 società di chirurgia colorettale (Italiana, Europea ed Americana) ha tentato di fare luce su quali interventi per quale paziente e per quale malattia mettendo un po’ di ordine.
Noi presso la clinica IDE per il trattamento delle emorroidi a Milano, utilizziamo ogni tecnica disponibile ma siamo convinti che solo un’attenta valutazione ed un colloquio possano trovare il giusto intervento per ridurre al minimo l’impatto chirurgico, mantenendosi più vicini alle aspettative del paziente.
ECCO DI SEGUITO UNA SERIE DI DESCRIZIONI DEI TRATTAMENTI CHIRURGICI E NON CHIRURGICI DELLE EMORROIDI EROGATI PRESSO L’ISTITUTO IDE DI MILANO.
IDE Milano: Trattamento chirurgico di Lifting Emorroidario
Un innovativo trattamento chiirurgico delle Emorroidi è il Lifting Emorroidario: per fare ciò è stato perfezionato uno strumento chirurgico (già utilizzato per altri interventi), modificandolo per renderlo adatto a rimuovere una porzione del retto appena al di sopra dei cuscinetti emorroidari, riducendo la lunghezza del retto distale e producendo quindi la sensazione di questo “lifting” emorroidario.
Questo associato alla posizione della sutura al di sopra dell’area sensibile ha un impatto positivo sul dolore.
Non scevra da rischi (dolore dovuto al malposizionamento della sutura, sanguinamenti, fistole, ascessi, etc.) questa tecnica, ancora tutt’oggi largamente utilizzata, ha delle indicazioni ben precise condivise dalla comunità scientifica.
Il trattamento chirurgico del lifting emorroidario è una procedura utilizzata per il trattamento delle emorroidi interne di grado avanzato o protruse.
Questa tecnica mira a ridurre il prolasso delle emorroidi e a migliorare i sintomi associati, come sanguinamento, dolore e prurito.
Ecco una panoramica del processo e dei risultati del trattamento chirurgico del lifting emorroidario:
Processo della terapia chirugica di lifting emorroidario:
- Valutazione preliminare: Prima dell’intervento, il paziente viene sottoposto a una valutazione dettagliata per determinare l’idoneità al trattamento chirurgico del lifting emorroidario. Questa valutazione può includere un esame fisico approfondito, una valutazione dei sintomi e, in alcuni casi, esami diagnostici aggiuntivi come la sigmoidoscopia o la colonscopia.
- Preparazione del paziente: Prima dell’intervento, al paziente possono essere fornite istruzioni specifiche, come l’interruzione di farmaci anticoagulanti o antiaggreganti piastrinici. Inoltre, potrebbe essere necessario seguire una dieta particolare o utilizzare lassativi per pulire l’intestino prima dell’intervento.
- Esecuzione della procedura: Durante il lifting emorroidario, il chirurgo utilizza diverse tecniche chirurgiche per rimuovere il tessuto emorroidario e riposizionare le emorroidi prolassate nella loro posizione anatomica corretta. Questo può includere l’uso di legature, suturazioni o tecniche di escissione selettiva del tessuto.
- Recupero post-operatorio: Dopo l’intervento, il paziente viene monitorato da personale medico per valutare il recupero e gestire eventuali complicazioni. Potrebbe essere prescritta terapia farmacologica per alleviare il dolore e prevenire infezioni. È fondamentale seguire le indicazioni del medico riguardo a dieta, attività fisica e cure locali per favorire una rapida guarigione.
Risultati terapia chirugica di lifting emorroidario:
- Sollievo sintomatico: Il trattamento chirurgico del lifting emorroidario mira a ridurre i sintomi associati alle emorroidi, come sanguinamento, prurito, dolore e prolasso. Molti pazienti sperimentano un significativo sollievo dopo l’intervento.
- Risultati a lungo termine: Sebbene i risultati possano variare da persona a persona, molti pazienti beneficiano di un sollievo a lungo termine dai sintomi delle emorroidi dopo il trattamento chirurgico del lifting emorroidario.
- Complicazioni e gestione: Come con qualsiasi intervento chirurgico, possono verificarsi complicazioni come sanguinamento e infezione. È importante che il paziente segnali tempestivamente al medico eventuali sintomi sospetti o preoccupanti per una gestione efficace delle complicazioni.
- Tempo di recupero: Il tempo di recupero varia da persona a persona e dipende dalla complessità dell’intervento e dalla risposta individuale alla chirurgia. Tuttavia, molti pazienti possono tornare alle normali attività quotidiane entro pochi giorni o settimane dall’intervento.
Il trattamento chirurgico del lifting emorroidario rappresenta una opzione terapeutica efficace per molte persone affette da emorroidi interne avanzate. Tuttavia, la decisione di sottoporsi a questo intervento deve essere presa in consulto con un chirurgo specializzato, che valuterà attentamente le esigenze e la condizione clinica del paziente prima di procedere con l’intervento.
IDE Milano: Trattamento non chirurgico delle Emorroidi con Legatura Elastica
Il trattamento delle emorroidi con legatura elastica erogato presso la Clinica chirurgica IDE di Milano è una procedura non chirurgica comunemente utilizzata per trattare le emorroidi interne di grado lieve o moderato.
Questo metodo mira a ridurre il flusso di sangue alle emorroidi, causandone la riduzione e la cicatrizzazione.
Ecco una panoramica del processo e dei risultati della legatura elastica delle emorroidi:
Processo della terapia non chirurgica delle Emorridi con Legatura Elastica:
- Valutazione preliminare: Prima della procedura, il medico esegue una valutazione completa delle emorroidi per determinare se il paziente è un candidato idoneo per la legatura elastica. Questa valutazione può includere un esame rettale digitale, l’analisi dei sintomi del paziente e, talvolta, esami diagnostici aggiuntivi come la sigmoidoscopia o la colonscopia.
- Preparazione del paziente: Il paziente potrebbe ricevere istruzioni specifiche prima della procedura, come la cessazione dell’assunzione di farmaci anticoagulanti o antiaggreganti piastrinici. Inoltre, potrebbe essere consigliato di seguire una dieta ricca di fibre per prevenire la stitichezza e facilitare il processo di guarigione.
- Esecuzione della legatura elastica: Durante la procedura, il medico utilizza un dispositivo apposito per posizionare piccole legature elastiche intorno alla base delle emorroidi interne. Questo interrompe il flusso di sangue alle emorroidi, causandone il restringimento e la caduta entro alcuni giorni.
- Recupero: Dopo la procedura, il paziente può sperimentare lievi sintomi come dolore, sensazione di pressione o sanguinamento rettale. Tuttavia, questi sintomi tendono a diminuire rapidamente e la maggior parte dei pazienti può riprendere le normali attività quotidiane entro pochi giorni.
Risultati della terapia non chirurgica delle Emorridi con Legatura Elastica:
- Riduzione dei sintomi: La legatura elastica delle emorroidi è efficace nel ridurre i sintomi associati alle emorroidi interne, come sanguinamento, prurito, dolore e prolasso. Molte persone notano un notevole miglioramento della loro qualità di vita dopo il trattamento.
- Risultati a lungo termine: Sebbene i risultati possano variare da persona a persona, molte persone beneficiano di un sollievo a lungo termine dai sintomi delle emorroidi dopo la legatura elastica. In alcuni casi, possono essere necessarie più sessioni di trattamento per ottenere risultati ottimali.
- Recupero rapido: La legatura elastica è un trattamento ambulatoriale che richiede poco tempo e comporta un rapido recupero. Questo rende la procedura conveniente per i pazienti che desiderano minimizzare il disturbo della loro routine quotidiana.
- Possibili complicazioni: Sebbene raramente, possono verificarsi complicazioni come dolore persistente, sanguinamento e infezione. È importante che i pazienti siano consapevoli di queste possibilità e segnalino tempestivamente al medico qualsiasi sintomo insolito dopo la procedura.
La legatura elastica delle emorroidi è considerata una delle opzioni terapeutiche più efficaci per le emorroidi interne di grado lieve o moderato.
Ad ogni modo è fondamentale che la procedura venga eseguita da personale medico qualificato e che il paziente segua attentamente le istruzioni post-trattamento per massimizzare i risultati e ridurre il rischio di complicanze.
La legatura elastica veniva utilizzata Ambulatorialmente per il trattamento delle emorroidi e del prolasso mucoso rettale interno.
Rimane molto diffusa nei paesi anglosassoni.
Consiste nell’applicazione di piccoli anelli elastici alla base delle emorroidi o del prolasso, applicazione che si effettua senza alcuna anestesia.
Ciò generalmente non provoca dolore anche se nelle ore successive può essere accusato dal paziente un fastidioso senso di peso.
Anelli elastici per trattamento contro le emorroidi: gli anellini elastici rimangono in sede per 7-15 giorni e generalmente la loro espulsione non viene rilevata dal paziente se non per una lieve perdita ematica che non deve spaventare.
Solo in caso assolutamente eccezionale di emorragia occorre recarsi al Pronto Soccorso o
prendere contatti con il proprio specialista.
- PRO: Trattamento Ambulatoriale
- CONTRO: Diverse Sedute, Alto Indice di Recidiva.
IDE Milano: Trattamento non chirurgico di Scleroterapia Emorroidale a Milano
La scleroterapia emorroidale è un trattamento non chirurgico utilizzato per le emorroidi interne ed adottato anch’esso a seconda del paziente, presso la Clinica IDE di Milano.
Questa procedura prevede l’iniezione di una soluzione sclerosante direttamente nelle emorroidi, causandone il restringimento e la riduzione dei sintomi associati.
Ecco una panoramica del processo e dei risultati della scleroterapia emorroidale:
Processo della scleroterapia alle emorroidi:
- Valutazione preliminare: Prima della procedura, il medico esegue una valutazione completa delle emorroidi per determinare l’idoneità del paziente per la scleroterapia. Questa valutazione può includere un esame fisico, una valutazione dei sintomi e, in alcuni casi, esami diagnostici aggiuntivi.
- Preparazione del paziente: Il paziente può essere istruito a seguire determinate precauzioni o a interrompere l’assunzione di farmaci anticoagulanti o antiaggreganti piastrinici prima della procedura.
- Esecuzione della scleroterapia: Durante la procedura, il medico inserisce un ago sottile direttamente nelle emorroidi interne e inietta una soluzione sclerosante. Questa soluzione provoca un’infiammazione controllata e una fibrosi delle pareti delle emorroidi, riducendone la dimensione e il flusso di sangue.
- Recupero: Dopo la procedura, il paziente può sperimentare lievi fastidi o sensazioni di pressione nella zona trattata. È comune anche sperimentare un po’ di sanguinamento o perdite ematiche.
Risultati della scleroterapia alle emorroidi:
- Riduzione dei sintomi: La scleroterapia emorroidale è efficace nel ridurre i sintomi associati alle emorroidi interne, come sanguinamento, prurito, dolore e gonfiore.
- Risultati a lungo termine: In molti casi, la scleroterapia può fornire risultati a lungo termine, riducendo la gravità delle emorroidi e migliorando la qualità della vita del paziente.
- Necessità di più sessioni: Talvolta possono essere necessarie più sessioni di scleroterapia per ottenere risultati ottimali, soprattutto se le emorroidi sono di dimensioni significative o se il paziente ha più di un’area interessata.
- Possibili complicazioni: Sebbene siano rare, possono verificarsi complicazioni come dolore persistente, reazione allergica alla soluzione sclerosante, sanguinamento e infezione. È importante segnalare qualsiasi sintomo insolito al medico.
La scleroterapia emorroidale è considerata un trattamento sicuro ed efficace per molte persone affette da emorroidi interne di grado lieve o moderato.
In ogni caso è essenziale che la procedura venga eseguita da un medico esperto e che il paziente segua attentamente le istruzioni post-trattamento fornite dal professionista sanitario.
La scleroterapia e la coagulazione all’infrarosso sono utilizzate nel trattamento delle emorroidi in genere non prolassanti.
Tali procedure causano scarso dolore ed il risultato è una discreta riduzione del volume delle emorroidi.
- PRO: Trattamento Ambulatoriale
- CONTRO: Attrezzature Dedicate, Alto Indice di Recidiva
IDE Milano: Procedura non chirurgica di Crioterapia delle Emorroidi Patologiche
Presso il Centro IDE di Milano, l’intervento di crioterapia delle emorroidi patologiche è una procedura non chirurgica che utilizza il freddo estremo per ridurre le dimensioni e alleviare i sintomi delle emorroidi.
Questo trattamento mira a provocare la necrosi dei tessuti emorroidari, riducendone l’infiammazione e il gonfiore.
Processo della Procedura non chirurgica di Crioterapia delle Emorroidi:
- Valutazione preliminare: Prima della procedura, il paziente viene valutato attentamente per determinare l’idoneità alla crioterapia. Questa valutazione include un esame fisico completo delle emorroidi, la valutazione dei sintomi riportati dal paziente e, talvolta, l’esecuzione di esami diagnostici aggiuntivi per comprendere meglio la gravità delle emorroidi.
- Preparazione del paziente: Prima dell’intervento, al paziente possono essere fornite istruzioni specifiche, come l’eventuale interruzione di farmaci anticoagulanti o antiaggreganti piastrinici. Inoltre, potrebbe essere consigliato di seguire una dieta ricca di fibre per prevenire la stitichezza e agevolare il processo di guarigione.
- Esecuzione della crioterapia: Durante la procedura, il medico utilizza una sonda criogenica o un dispositivo che emette gas criogenico per congelare le emorroidi. Il freddo estremo causato dalla crioterapia porta alla formazione di cristalli di ghiaccio nei tessuti emorroidari, inducendo la necrosi e la riduzione delle dimensioni delle emorroidi.
- Recupero post-operatorio: Dopo la crioterapia, il paziente può sperimentare un lieve disagio, gonfiore o sanguinamento nella zona trattata. Questi sintomi tendono a risolversi gradualmente nel corso dei giorni successivi alla procedura.
Risultati della Procedura non chirurgica di Crioterapia delle Emorroidi:
- Riduzione dei sintomi: La crioterapia delle emorroidi è efficace nel ridurre i sintomi associati alle emorroidi, come sanguinamento, prurito, dolore e gonfiore. Molti pazienti notano un significativo miglioramento dei loro sintomi dopo il trattamento.
- Risultati a lungo termine: Sebbene i risultati possano variare da persona a persona, molti pazienti beneficiano di un sollievo a lungo termine dai sintomi delle emorroidi dopo la crioterapia. In alcuni casi, potrebbero essere necessarie più sessioni di trattamento per ottenere risultati ottimali.
- Recupero rapido: La crioterapia è un trattamento ambulatoriale che richiede poco tempo e comporta un recupero relativamente rapido. La maggior parte dei pazienti può riprendere le normali attività quotidiane entro pochi giorni dall’intervento.
- Possibili complicazioni: Sebbene siano rare, possono verificarsi complicazioni come dolore persistente, sanguinamento e infezione. È fondamentale che il paziente segnali al medico qualsiasi sintomo insolito o preoccupante dopo la procedura per una valutazione e una gestione appropriate.
La crioterapia delle emorroidi rappresenta una valida opzione terapeutica per il trattamento delle emorroidi di grado lieve o moderato.
Tuttavia è essenziale che la procedura venga eseguita da operatori sanitari qualificati e che il paziente segua attentamente le indicazioni post-operatorie per massimizzare i risultati e ridurre il rischio di complicazioni.
Ecco una panoramica del processo e dei risultati della crioterapia delle emorroidi:
La crioterapia nel trattamento radicale è dolorosa rispetto agli altri trattamenti ambulatoriali e ha un buon tasso di recidive, meno con l’Utilizzo di Azoto Liquido, come la folgorazione diretta ed il BICAP, non gode la preferenza dei maggiori centri internazionali di colonproctologia.
- PRO: Ambulatoriale
- CONTRO: Macchinari Dedicati, Dolore, Recidive
IDE Milano: Trattamento chirurgico di Emorroidectomia
L’emorroidectomia è un intervento chirurgico erogato dall’Istituto IDE di Milano e finalizzato alla rimozione delle emorroidi, soprattutto quando sono estremamente dolorose, prolassate o non rispondono ad altri trattamenti.
Questa procedura può essere eseguita in diversi modi, a seconda della gravità delle emorroidi e delle preferenze del chirurgo.
Ecco una panoramica del processo e dei risultati dell’emorroidectomia:
Processo del Trattamento chirurgico di Emorroidectomia:
- Valutazione preliminare: Prima dell’intervento, il paziente è sottoposto a una valutazione completa per determinare se l’emorroidectomia è l’opzione migliore. Questa valutazione può comprendere un esame fisico dettagliato, la valutazione dei sintomi e, in alcuni casi, esami diagnostici come la sigmoidoscopia o la colonscopia per valutare l’entità del problema emorroidario.
- Preparazione del paziente: Prima dell’intervento, il paziente potrebbe dover seguire alcune precauzioni, come interrompere l’assunzione di farmaci anticoagulanti o adottare una dieta ricca di fibre per prevenire la stitichezza post-operatoria.
- Esecuzione dell’emorroidectomia: Durante l’intervento chirurgico, il chirurgo rimuove le emorroidi utilizzando varie tecniche, tra cui l’escissione tradizionale con bisturi o l’uso di dispositivi di sutura meccanica. L’intervento può essere eseguito con diversi tipi di anestesia, a seconda della complessità del caso e delle preferenze del paziente.
- Recupero post-operatorio: Dopo l’emorroidectomia, il paziente può sperimentare dolore, gonfiore e sanguinamento nella zona trattata. Il medico prescriverà antidolorifici e può raccomandare bagni caldi o altri trattamenti locali per alleviare i sintomi e accelerare la guarigione.
Risultati del Trattamento chirurgico di Emorroidectomia:
- Riduzione dei sintomi: L’emorroidectomia è efficace nel ridurre i sintomi come sanguinamento, dolore, prurito e prolasso delle emorroidi. La maggior parte dei pazienti nota un notevole miglioramento dei sintomi dopo l’intervento.
- Risultati a lungo termine: Molte persone beneficiarono di un sollievo a lungo termine dai sintomi delle emorroidi dopo l’emorroidectomia. Tuttavia, il successo a lungo termine dipende anche dallo stile di vita del paziente e dalla gestione delle abitudini intestinali.
- Recupero e gestione delle complicazioni: Il tempo di recupero varia da persona a persona, ma la maggior parte dei pazienti può tornare alle normali attività quotidiane entro una o due settimane. È essenziale segnalare al medico qualsiasi complicazione post-operatoria per una gestione tempestiva e appropriata.
- Attenzione post-operatoria: Dopo l’emorroidectomia, il paziente potrebbe dover seguire una dieta specifica, assumere lassativi o utilizzare creme topiche per prevenire lo sforzo durante la defecazione e favorire una rapida guarigione.
L’emorroidectomia è considerata un trattamento efficace per le emorroidi gravi o persistenti che non rispondono ad altri trattamenti meno invasivi.
Tuttavia è fondamentale che l’intervento venga eseguito da un chirurgo esperto e che il paziente segua attentamente le istruzioni post-operatorie per garantire una rapida guarigione e ridurre il rischio di complicazioni.
L’emorroidectomia è il trattamento riservato ai casi che non possono essere trattati ambulatorialmente con le tecniche precedenti, o nei casi in cui non si è riusciti ad ottenere un risultato soddisfacente per il paziente.
Altre tecniche più avanzate per la rimozione delle Emorroidi Patologiche
Esistono molte tecniche che hanno in comune la rimozione delle emorroidi.
Necessitano in genere di un breve ricovero (SPESSO IN REGIME AMBULATORIALE O DI DAY-SURGERY) e si effettuano in anestesia.
Esistono diversi protocolli per il controllo dei disagi e del dolore postoperatorio.
IDE Milano: Terapie con Tecniche Laser per Emorroidi
Le terapie laser utilizzate per le emorroidi presso la Clinica IDE di Milano, rappresentano un’opzione di trattamento avanzata che utilizza l’energia laser per ridurre le emorroidi e alleviare i sintomi associati.
Queste tecniche offrono diversi vantaggi rispetto agli interventi chirurgici tradizionali, tra cui minore invasività, tempi di recupero più brevi e minor rischio di complicanze.
Ecco una panoramica delle principali terapie laser utilizzate per trattare le emorroidi:
Terapia con laser ad infrarossi (ILT) per emorroidi:
La terapia ILT utilizza un laser a infrarossi per coagulare i vasi sanguigni delle emorroidi interne, riducendo il flusso di sangue e inducendo la cicatrizzazione delle emorroidi. Questa procedura è meno invasiva rispetto alla chirurgia tradizionale e può essere eseguita in ambulatorio.
Fotocoagulazione laser per emorroidi:
La fotocoagulazione laser è un’altra tecnica che utilizza il laser per coagulare i vasi sanguigni delle emorroidi interne ed esterne, riducendo il loro volume e alleviando i sintomi. Questo processo mira a causare una cicatrizzazione delle emorroidi senza la necessità di rimuoverle fisicamente.
Terapia laser a fibra radiale per emorroidi:
Questo metodo utilizza un laser a fibra radiale che emette energia laser in modo circolare, coagulando i vasi sanguigni e riducendo il tessuto emorroidario. È conosciuto per la sua precisione e capacità di trattare le emorroidi in modo mirato, riducendo il rischio di danni ai tessuti circostanti.
Tutti i vantaggi delle terapie laser per Emorridi Patologiche:
- Minore invasività: Le terapie laser per le emorroidi sono generalmente meno invasive rispetto alla chirurgia tradizionale, il che si traduce in tempi di recupero più brevi e minori disagi post-operatori.
- Minore rischio di complicanze: Le terapie laser sono associate a un rischio ridotto di complicanze, come sanguinamento e infezione, rispetto agli interventi chirurgici tradizionali.
- Procedure ambulatoriali: Molte terapie laser possono essere eseguite in ambulatorio, consentendo ai pazienti di tornare a casa il giorno stesso dell’intervento e riducendo i costi e gli inconvenienti legati all’ospedalizzazione.
- Risultati efficaci: Le terapie laser sono spesso efficaci nel ridurre le dimensioni delle emorroidi e alleviare i sintomi, migliorando così la qualità di vita dei pazienti.
Considerazioni finali sui trattamenti Laser Emorroidali:
- Costi: Le terapie laser per le emorroidi possono comportare costi più elevati rispetto ad altri trattamenti, e potrebbero non essere coperte da tutte le assicurazioni sanitarie.
- Consulto medico: È importante consultare un medico specialista per valutare se le terapie laser sono adatte al proprio caso e discutere dei potenziali rischi e benefici.
Le terapie laser rappresentano un’opzione di trattamento promettente per le emorroidi, offrendo una soluzione efficace e meno invasiva per coloro che cercano sollievo dai sintomi.
Pertanto è sempre consigliabile esaminare attentamente tutte le opzioni di trattamento disponibili e consultare un medico qualificato prima di prendere una decisione.
N.B: Tecniche che utilizzano il bisturi Laser non danno una riduzione del dolore rispetto a quelle più tradizionali.
L’utilizzo di nuovi strumenti di coagulazione in radiofrequenza ed ad ultrasuoni riducono il dolore postoperatorio anche se non tutti i lavori scientifici danno un miglioramento statisticamente significativo.
- PRO: Intervento Standardizzato da moltissimi anni, Recidive Estremamente Basse.
- CONTRO: Dolore Postoperatorio.
IDE Milano: Trattamento chirurgico di Mucoprolassectomia Emorroidale
La mucoprolassectomia emorroidale è un trattamento chirurgico utilizzato per rimuovere le emorroidi interne prolassate, in particolare quelle di grado avanzato che non rispondono ad altri trattamenti meno invasivi.
Questa procedura è mirata a eliminare il tessuto emorroidale prolassato e alleviare i sintomi associati.
La mucoprolassectomia emorroidale è considerata un trattamento efficace per le emorroidi prolassate che non rispondono ad altri trattamenti meno invasivi.
Rimane importante che l’intervento venga eseguito da un chirurgo esperto e che il paziente segua attentamente le istruzioni post-operatorie per garantire una rapida guarigione e ridurre il rischio di complicazioni.
Ecco una panoramica della mucoprolassectomia emorroidale:
Processo della terapia chirurgica di Mucoprolassectomia delle Emorroidi:
- Valutazione preliminare: Prima dell’intervento, il paziente è valutato attentamente dal chirurgo per determinare l’idoneità alla mucoprolassectomia. Questa valutazione comprende un esame fisico dettagliato delle emorroidi, la valutazione dei sintomi e, talvolta, esami diagnostici aggiuntivi come la sigmoidoscopia o la colonscopia.
- Preparazione del paziente: Il paziente potrebbe ricevere istruzioni specifiche prima dell’intervento, come l’interruzione di farmaci anticoagulanti o l’adozione di una dieta ricca di fibre per prevenire la stitichezza post-operatoria.
- Esecuzione della mucoprolassectomia: Durante l’intervento chirurgico, il chirurgo rimuove il tessuto emorroidale prolassato mediante escissione chirurgica. La procedura può essere eseguita con diversi approcci chirurgici, inclusi bisturi tradizionali, elettrocoagulazione o tecniche laser.
- Recupero post-operatorio: Dopo la mucoprolassectomia, il paziente può sperimentare dolore, gonfiore e sanguinamento nella zona trattata. Il medico prescriverà farmaci antidolorifici e può raccomandare bagni caldi o altri trattamenti locali per alleviare i sintomi e accelerare la guarigione.
Risultati della terapia chirurgica di Mucoprolassectomia delle Emorroidi:
- Riduzione dei sintomi: La mucoprolassectomia emorroidale è efficace nel ridurre i sintomi associati alle emorroidi prolassate, come sanguinamento, dolore, prurito e prolasso. Molti pazienti notano un significativo miglioramento dei loro sintomi dopo l’intervento.
- Risultati a lungo termine: Sebbene i risultati possano variare da persona a persona, molti pazienti beneficiano di un sollievo a lungo termine dai sintomi delle emorroidi dopo la mucoprolassectomia. Tuttavia, è fondamentale seguire le istruzioni del medico per massimizzare i risultati e prevenire recidive.
- Recupero e gestione delle complicanze: Il tempo di recupero varia da persona a persona, ma la maggior parte dei pazienti può tornare alle normali attività quotidiane entro una o due settimane dall’intervento. È essenziale segnalare al medico qualsiasi complicazione post-operatoria per una gestione tempestiva e appropriata.
- Attenzione post-operatoria: Dopo la mucoprolassectomia, il paziente potrebbe dover seguire una dieta specifica, assumere lassativi o utilizzare creme topiche per prevenire lo sforzo durante la defecazione e favorire una rapida guarigione.
La mucoprolassectomia con suturatrice meccanica viene utilizzata con sufficiente consenso della letteratura nelle emorroidi di III grado, mentre negli altri gradi vi è ancora discussione tra gli esperti.
- Si effettua in regime di ricovero e generalmente in anestesia spinale.
- I risultati a breve termine sono buoni ma il tasso di recidive risulta alto.
- Le complicanze non sono rare, a volte persistenti nel tempo e difficili da trattare.
- PRO: Risolutivo nei casi di prolasso a 360°
- CONTRO: Recidive (10-15% a 5 anni).
IDE Milano: Terapia chirurgica di Mucopessia Emorroidale
La terapia di mucopessia emorroidale erogata da IDE Milano per il trattamento delle emorroidi patologiche, è un intervento chirurgico utilizzato per trattare le emorroidi interne prolassate, in particolare quelle di grado avanzato.
Questa procedura mira a riposizionare e fissare le emorroidi nella loro posizione anatomica naturale, riducendo così il rischio di prolasso e alleviando i sintomi associati.
Ecco una panoramica della terapia di mucopessia emorroidale:
Processo del trattamento di Mucopessia delle Emorroidi:
- Valutazione preliminare: Prima dell’intervento, il paziente viene sottoposto a una valutazione completa per determinare l’idoneità alla mucopessia emorroidale. Questa valutazione può includere un esame fisico dettagliato delle emorroidi, la valutazione dei sintomi e, talvolta, esami diagnostici aggiuntivi come la sigmoidoscopia o la colonscopia.
- Preparazione del paziente: Il paziente può ricevere istruzioni specifiche prima dell’intervento, come l’interruzione di farmaci anticoagulanti o l’adozione di una dieta ricca di fibre per prevenire la stitichezza post-operatoria.
- Esecuzione della mucopessia emorroidale: Durante l’intervento chirurgico, il chirurgo riposiziona le emorroidi nella loro posizione anatomica naturale e le fissa utilizzando varie tecniche, come punti di sutura o dispositivi specializzati progettati per mantenere le emorroidi al loro posto.
- Recupero post-operatorio: Dopo la mucopessia emorroidale, il paziente può sperimentare un certo grado di dolore, gonfiore e sanguinamento nella zona trattata. Il medico prescriverà farmaci antidolorifici e può raccomandare bagni caldi o altri trattamenti locali per alleviare i sintomi e accelerare la guarigione.
Risultati del trattamento di Mucopessia delle Emorroidi:
- Riduzione dei sintomi: La mucopessia emorroidale è efficace nel ridurre i sintomi associati alle emorroidi prolassate, come sanguinamento, dolore, prurito e prolasso. Molti pazienti notano un significativo miglioramento dei loro sintomi dopo l’intervento.
- Risultati a lungo termine: Sebbene i risultati possano variare da persona a persona, molti pazienti beneficiano di un sollievo a lungo termine dai sintomi delle emorroidi dopo la mucopessia. Tuttavia, è fondamentale seguire le istruzioni del medico per massimizzare i risultati e prevenire recidive.
- Recupero e gestione delle complicanze: Il tempo di recupero varia da persona a persona, ma la maggior parte dei pazienti può tornare alle normali attività quotidiane entro una o due settimane dall’intervento. È essenziale segnalare al medico qualsiasi complicazione post-operatoria per una gestione tempestiva e appropriata.
- Attenzione post-operatoria: Dopo la mucopessia emorroidale, il paziente potrebbe dover seguire una dieta specifica, assumere lassativi o utilizzare creme topiche per prevenire lo sforzo durante la defecazione e favorire una rapida guarigione.
La mucopessia emorroidale è considerata un trattamento efficace per le emorroidi prolassate che non rispondono ad altri trattamenti meno invasivi.
Per questo è importante che l’intervento venga eseguito da un chirurgo esperto e che il paziente segua attentamente le istruzioni post-operatorie per garantire una rapida guarigione e ridurre il rischio di complicazioni.
La Mucopessia con o senza legatura dei rami terminali dell’arteria emorroidaria (Metodo T.H.D.).
Si effettua prevalentemente nelle emorroidi di III grado sebbene lavori scientifici abbiano descritto questa tecnica anche per gli altri gradi.
Il trattamento viene eseguito in day hospital o ambulatoriale, in anestesia locale con sedazione o in anestesia spinale; l’80% dei pazienti non ha necessità di analgesici subito dopo l’intervento, e le complicazioni segnalate sono minime nel numero, nella gravità e nella durata.
- PRO: Ambulatoriale, Poco Dolore, Risolutiva
- CONTRO: Recidive più elevate che con Emorroidectomia Classica
A quale tipo di intervento chirurgico verra’ sottoposto il paziente?
L’esperienza nel campo della Chirurgia Colorettale permette a specialisti proctologi di poter trovare l’intervento più adatto alla situazione anatomica ed alle esigenze dei pazienti.
Il tipo di intervento verrà discusso in sede una volta evidenziata la gravità della patologia, l’eventuale coesistenza di altre malattie (esempio malattie infiammatorie intestinali), la coesistenza di altre situazioni (esempio gravidanza), le necessità lavorative (ripresa più o meno rapida dell’attività lavorativa), etc.
Il decorso postoperatorio delle Emorroidi
Nei tempi passati gli interventi per emorroidectomia erano sicuramente caratterizzati da un decorso postoperatorio particolarmente doloroso.
Il graduale miglioramento delle tecniche, dello strumentario e dei farmaci a disposizione ha reso il decorso dell’intervento molto meno traumatico.
Come regola generale vige il discorso che il dolore postoperatorio deve gradualmente ridursi ed un suo calo iniziale seguito da una intensificazione deve allertare il paziente che deve contattare il chirurgo per un consulto.
Una perdita di materiale sieroso (giallastro), sangue (di una quantità non superiore a mezzo bicchiere di acqua al giorno) o muco (liquido biancastro) sono normali soprattutto in quegli interventi ove vi sia una ferita aperta.
Una sensazione di tenesmo (il paziente avverte il retto pieno più o meno costantemente ma l’atto defecatorio non avviene pressoche’ nulla) e’ normale, soprattutto in interventi quali la mucoprolassectomia, o in situazione preoperatorie molto importanti (grossi prolassi emorroidari).
Questa sensazione ha la tendenza a svanire nei 6 mesi successivi l’intervento con gradualità.
La graduale comparsa di stenosi anale (restringimento del canale con sforzo defecatorio e tendenza alle feci di assumere un diametro sottile) e’ una delle complicanze più temibili ma purtroppo imprevedibili.
Un suo rapido riconoscimento e trattamento porta il più delle volte ad una risoluzione senza necessità di interventi ma solo l’utilizzo di dilatatori a diametro crescente.
Le visite di controllo devono essere eseguite dopo 24 ore, 10 giorni, 30 giorni e 6 mesi onde poter evidenziare sia le complicanze precoci (sanguinamento, infezione) che quelle tardive (stenosi, recidive) onde poter porre rimedio tempestivamente.
Pulizia locale dopo l’intervento alle Emorroidi
Pulizia Locale: dal punto di vista scientifico non vi sono prove che l’utilizzo per la pulizia di altro se non acqua e normali saponi determini un miglioramento e/o un peggioramento del decorso postoperatorio.
Il paziente verrà pertanto invitato a mantenere la parte pulita utilizzando normali saponi ed acqua.
La sola avvertenza aggiuntiva, specialmente nel caso di ferite aperte come nella tecnica di Milligan & Morgan, e’ quella di non utilizzare la carta igienica ma, se necessario perché’ impossibilitati ad un bidet, salviettine umidificate non alcoliche.
La pulizia deve essere effettuata 2 volte al giorno e dopo ogni defecazione.
Applicazioni locali post-intervento Emorroidale
Applicazioni Locali: localmente consigliata l’applicazione di una crema contenente Cortisonico ed antitrombotico per circa 7 giorni, 2 volte al giorno, non oltre per i rischi legati al cortisone.
Inoltre, a seconda dei casi, la letteratura e’ abbastanza concorde nel suggerire l’applicazione locale di creme Ca – Antagonisti per ridurre l’ipertono sfinteriale.
Analgesici Generali: l’utilizzo di antidolorifici assunti per via orale o iniettiva e’ consigliato al bisogno ossia quando il dolore va al di sopra della soglia personale.
In questo caso l’associazione tra blandi oppioidi e Paracetamolo si dimostrato molto efficace.
Mantenimento delle Feci Morbide: anche in questo caso la letteratura ma soprattutto il buon senso insegnano che una defecazione morbida possa aiutare e ridurre il dolore.
Sono suggeriti in questo caso farmaci che determinano un ammorbidimento fecale (PEG, PSYLLIUM) ma non lassativi di contatto (SENNA, ERBE, ETC.) perché’ causerebbero diarrea con frequenti deposizioni dell’alvo e dolore conseguente.
Complicanze possibili dopo intervento chirurgico alle Emorroidi
Siamo a conoscenza che le complicanze relativamente più frequenti possono essere:
- sanguinamento post operatorio precoce (entro 12/24 ore dall’intervento). Potrebbe rendersi
- necessario un ritorno in sala operatoria per effettuare l’emostasi.
- sanguinamento post operatorio tardivo (generalmente fino a 15 giorni dall’intervento).
- Potrebbe rendersi necessario un ritorno in sala operatoria per effettuare l’emostasi.
- dolore postoperatorio: in genere controllabile con comuni analgesici, ma talvolta più
- prolungato nel tempo.
- lieve incontinenza per i primi giorni, ma talvolta settimane.
- ritenzione di urina (potrebbe rendersi necessaria l’applicazione di un catetere urinario nelle
- prime 12/24 ore dall’intervento).
- permanenza delle agraphes metalliche all’interno del canale anale per più di un mese.
Altre complicanze molto più rare ma descritte post intervento Emorroidale possono essere:
- suppurazione
- dolore postoperatorio prolungato
- recidiva emorroidaria
- stenosi
- incontinenza parziale o completa (maggiore frequenza in interventi per fistola anale)
- ematoma
- perforazione del retto
- fistola retto-vaginale
- sepsi pelvica
- pneumoretroperitoneum
Ad ogni intervento chirurgico possono seguire complicanze generiche (es: sezione e lesione di vasi e nervi, broncopolmoniti, infezioni alle vie urinarie, flebiti e trombosi con possibili embolie, reazioni allergiche, insufficienze respiratorie e/o cardiocircolatorie, decesso).
Patologie dermatologiche correlate alle Emorroidi
Le emorroidi sono una condizione che coinvolge le vene nell’area anale e rettale, quindi non sono direttamente associate a patologie dermatologiche.
Comunque possono esserci alcune condizioni cutanee correlate o che possono presentarsi simultaneamente alle emorroidi.
Ecco alcune di esse:
- Dermatite da irritazione: Le emorroidi possono provocare irritazione cutanea nell’area anale a causa del contatto prolungato con le feci, il sudore o l’umidità. Questa irritazione può causare arrossamento, prurito e sensazione di bruciore intorno all’ano, portando a un disagio significativo per il paziente (vedi Dermatite).
- Fistole perianali: Le emorroidi possono essere associate alla formazione di fistole perianali, che sono piccole aperture anomale nella pelle intorno all’ano. Queste fistole possono causare secrezioni purulente, dolore e infiammazione cutanea, rendendo necessario un trattamento mirato.
- Ragadi anali: Le ragadi anali sono lesioni o lacerazioni nella pelle dell’ano, spesso causate da sforzi durante la defecazione. Le emorroidi possono contribuire all’insorgenza o all’aggravamento delle ragadi anali a causa dell’aumento della pressione nell’area anale durante i movimenti intestinali.
- Prurito anale (Prurito ani): Il prurito anale è un sintomo comune associato alle emorroidi, che coinvolge la pelle intorno all’ano. Questo prurito può essere causato da vari fattori, inclusi depositi di muco dalle emorroidi, sudorazione eccessiva o irritazione, causando notevole fastidio al paziente.
- Eczema anale: L’eczema anale è una forma di dermatite che colpisce l’area intorno all’ano, spesso scatenata da irritanti, allergeni o infezioni fungine. Le emorroidi possono contribuire all’irritazione e all’infiammazione cutanea nell’area anale, aumentando il rischio di sviluppare questa condizione.
Le emorroidi stesse non sono una condizione dermatologica, ma possono causare o contribuire all’irritazione e all’infiammazione della pelle circostante, portando a una serie di disturbi cutanei nell’area anale.
La gestione delle emorroidi e delle condizioni cutanee associate richiede una valutazione medica adeguata e un trattamento mirato per ciascuna condizione specifica.
Consultare un medico IDE è essenziale per ottenere una diagnosi accurata e un piano di trattamento appropriato.
Prognosi delle Emorroidi Patologiche: è possibile guarire ed eliminarle definitivamente?
La prognosi delle emorroidi patologiche dipende da diversi fattori, inclusa la gravità della condizione, il trattamento ricevuto e lo stile di vita del paziente.
Ecco alcune considerazioni sulla prognosi delle emorroidi:
- Trattamento multifattoriale: La gestione delle emorroidi patologiche coinvolge spesso una serie di approcci terapeutici. Questi possono includere modifiche dello stile di vita, terapie conservative e interventi chirurgici, o una combinazione di queste opzioni. La scelta del trattamento dipende dalla gravità delle emorroidi, dai sintomi del paziente e dalle preferenze personali.
- Modifiche dello stile di vita: Un ruolo cruciale nella gestione delle emorroidi è giocato dalle modifiche dello stile di vita. L’adozione di una dieta ricca di fibre, l’assunzione di liquidi adeguata, l’esercizio fisico regolare e l’evitare di sforzi eccessivi durante la defecazione possono contribuire a ridurre i sintomi e a prevenire il peggioramento delle emorroidi.
- Terapie conservative: Le terapie conservative, come l’uso di creme o unguenti topici, supposte o bagni caldi, sono spesso utilizzate per alleviare i sintomi delle emorroidi, come il prurito, il dolore e l’infiammazione. Queste terapie possono offrire sollievo immediato, ma potrebbero non risolvere completamente il problema a lungo termine.
- Interventi chirurgici: Nei casi in cui le emorroidi sono gravi o non rispondono alle terapie conservative, può essere necessario un intervento chirurgico. Le opzioni chirurgiche includono scleroterapia, legatura elastica, emorroidectomia e altre procedure avanzate. Tuttavia, è importante notare che anche l’intervento chirurgico potrebbe comportare rischi e non garantire una guarigione completa.
- Gestione a lungo termine: Dopo il trattamento, è fondamentale seguire le indicazioni del medico e sottoporsi a controlli regolari per monitorare la risposta al trattamento e prevenire eventuali complicazioni o recidive. Mantenere uno stile di vita sano e adottare misure preventive può aiutare a gestire le emorroidi nel lungo termine.
- Ricorrenza delle emorroidi: È importante tenere presente che le emorroidi possono recidivare anche dopo il trattamento adeguato. Pertanto, è essenziale seguire una gestione a lungo termine e adottare misure preventive per ridurre il rischio di recidive, come evitare l’obesità, la stitichezza cronica e lo sforzo eccessivo durante la defecazione.
In conclusione la prognosi delle emorroidi patologiche dipende da diversi fattori, tra cui la gravità della condizione, il trattamento ricevuto e lo stile di vita del paziente.
Una gestione efficace delle emorroidi richiede un approccio completo e multifattoriale che tenga conto delle esigenze individuali del paziente e miri a migliorare la qualità della vita nel lungo termine.
- Acne Estivale (Acne Estiva)
- Ipoidrosi
- Trauma Ungueale
- Tinea Barbae
- Nevo Atipico
- Nevo Combinato
- Sindrome di Churg-Strauss
- Linee di Beau
- Angioleiomioma
- Malattia di Addison
- Disidratazione Cutanea
- Lupus Pernio
- Fenomeno di Koebner
- Fascite Sottocutanea
- Eczema Nummulare
- Sindrome di DRESS
- Flittene
- Macule Cutanee
- Criptococcosi Cutanea
- Iperplasia Sebacea
- Sindrome di Henoch-Schönlein
- Ipotricosi
- Escoriazione della Pelle
- Carcinoma Sebaceo
- Sindrome di Schnitzler
- Liposarcoma
- Linfoadenopatia
- Cutis Laxa
- Angiofibroma
- Infezioni da Stafilococco
- Lichen Simplex Cronico
- Iperlassità Cutanea
- Kerion
- Aplasia Cutis Congenita (ACC)
- Linfoma non Hodgkin
- Pseudo Alopecia Areata di Brocq
- Ittero Cutaneo
- Eczema Vaccinatum
- Brufoli
- Linfadenite
- Lesioni Cutanee
- Sarcoma di Kaposi
- Reazioni Cutanee Avverse da Farmaco
- Sindrome di Gardner
- Eruzioni Cutanee
- Tricoepitelioma
- Sindrome di Netherton
- Fissurazioni Cutanee
- Artrite Psoriasica
- Ischemia Cutanea