Psoriasi
La Psoriasi è una malattia cutanea cronica di eziologia incerta, una dermatite cronica autoimmune, con fasi di riacutizzazione, che colpisce circa il 4% della popolazione mondiale.
Si presenta con chiazze eritematose sormontate da squame di color argenteo e localizzate su gomiti, ginocchia, regione sacrale e cuoio capelluto, ma può estendersi a tutta la superficie corporea fino a diventare eritrodermica.
La causa di questa dermatosi non è ad oggi nota, ma esistono diverse modalità di cura che, pur non essendo in grado garantire una guarigione definitiva, possono ottenere un buon controllo della malattia e migliorare la qualità della vita del paziente.
La psoriasi è una condizione cronica della pelle che colpisce milioni di individui in tutto il mondo.
La psoriasi, che è caratterizzata da chiazze di pelle rossa, squamosa e irritata, può compromettere significativamente la qualità della vita delle persone colpite.
Nonostante gli sforzi della comunità medica, l’eziologia precisa di questa malattia rimane tutt’oggi sconosciuta.
Tuttavia, vi è una ricchezza di informazioni disponibili per aiutare a definire questa condizione e gestirla in modo efficace, soprattutto nell’attenuarne i sintomi.
Questa patologia cutanea si manifesta tipicamente con regioni della pelle ispessite e infiammate che sono spesso ricoperte da squame argentee o incolori.
Queste lesioni possono comparire sul cranio, sulle ginocchia, sui gomiti, sulla parte bassa della schiena e sulle cuticole, tra le altre posizioni.
La gravità della malattia può variare da forme moderate con aree colpite minori a forme gravi che interessano una porzione significativa della superficie corporea.
Nonostante la sua manifestazione cutanea, la psoriasi è in realtà una malattia autoimmune.
Ciò indica che il sistema immunitario, che normalmente protegge il corpo da infezioni e malattie, attacca per errore il tessuto corporeo sano.
Nella psoriasi, questo processo autoimmune provoca un ciclo di crescita accelerato delle cellule della pelle, che si accumulano sulla superficie della pelle e provocano le caratteristiche lesioni squamose.
Sebbene la causa precisa della psoriasi non sia stata ancora determinata, si ritiene che sia il risultato di una combinazione di fattori genetici e ambientali.
Alcuni geni sono stati collegati a un aumentato rischio di sviluppare la psoriasi, ma rimane incerto come questi geni interagiscano con i fattori ambientali per scatenare la malattia.
Lo stress, le infezioni, i cambiamenti climatici, il consumo di sigarette e alcuni farmaci sono fattori scatenanti comuni.
La clinica dermatologica milanese IDE, nota per la sua superiorità nel campo della dermatologia, ha fatto del trattamento della psoriasi uno dei suoi obiettivi primari e ha stabilito una strategia multidisciplinare per gestire a fondo la condizione.
L’assistenza individualizzata e focalizzata sul trattamento di aspetti specifici della psoriasi è fornita da un gruppo multidisciplinare di professionisti medici che può includere dermatologi, reumatologi e psicologi che lavorano insieme.
Terapie innovative: la clinica di Milano IDE per la cura della pasoriasi, offre ai pazienti affetti da psoriasi un’ampia varietà di trattamenti all’avanguardia, adattandoli ciascuno alle esigenze e alle preferenze specifiche del singolo paziente.
Indice dei Contenuti della Pagina
ToggleCos’è esattamente la Psoriasi?
In genere, la psoriasi viene diagnosticata osservando le tipiche lesioni cutanee, ma possono essere necessari ulteriori test per escludere altre condizioni simili.
Non esiste un trattamento definitivo per la psoriasi, ma esistono numerose opzioni per alleviare i sintomi e controllare le lesioni.
Possono essere utilizzati lozioni e unguenti topici, farmaci a base di steroidi, radioterapia, farmaci immunosoppressori e farmaci biologici.
Significativamente, la psoriasi non è infettiva.
Nonostante ciò, le persone con psoriasi incontrano spesso pregiudizi e mancanza di comprensione a causa dell’aspetto visibile delle lesioni cutanee.
Ciò può avere un impatto significativo sulla salute mentale ed emotiva dei pazienti affetti da psoriasi, che possono sperimentare malinconia, ansia e un declino della qualità della vita.
La psoriasi, in conclusione, è una malattia cronica della pelle autoimmune che colpisce milioni di individui in tutto il mondo.
Anche se la sua causa precisa è sconosciuta, ci sono una varietà di trattamenti disponibili per aiutare a gestire i sintomi.
Come si possono quindi alleviare i sintomi di questa fastidiosa patologia?
Nei centri specializzati nella cura della psoriasi come IDE, a Milano, i principali trattamenti utilizzati sono:
- Visita specialistica dermatologica
- Trattamenti RUV-B a banda stretta
Tra le metodologie di cura citate quella che utilizza i RUV-B a banda stretta può essere considerata la terapia elettiva nel combattimento della psoriasi.
Vedremo più in basso tutti i metodi e i trattamenti esistenti per la mitigazione sintomatica della patologia.
Questo tipo di trattamento consiste in una serie di sedute di esposizione ai RUV , da effettuarsi almeno 2 volte per settimana fino a risoluzione del quadro clinico e, successivamente, con sedute di mantenimento a seconda delle necessità.
Le sedute devono essere eseguite sotto controllo medico.
Per le forme gravi risultano utili alcuni farmaci immunosoppressori come la ciclosporina e il metotressato.
Come si manifesta la psoriasi?
È essenziale aumentare la consapevolezza della psoriasi al fine di promuovere una migliore comprensione della malattia e un adeguato supporto per le persone colpite.
La psoriasi è un’affezione cronica ad andamento recidivante, non contagiosa, che abitualmente si manifesta con chiazze rosso-biancastre eritemato-squamose di varia grandezza e forma.
La sintomatologia può essere presente già alla nascita o manifestarsi solo in età avanzata, ma nella maggior parte dei casi compare nel terzo decennio di vita.
La psoriasi è una condizione cronica della pelle che causa infiammazione e formazione di aree di pelle gonfia, arrossata e coperta di scaglie.
Questa condizione è classificata come una malattia autoimmune, il che indica che il sistema immunitario del corpo attacca erroneamente le cellule sane della pelle.
Sebbene le origini precise della psoriasi non siano completamente note, è generalmente accettato che un certo numero di variabili, comprese quelle legate alla genetica e all’ambiente, abbiano un ruolo nello sviluppo della malattia.
La psoriasi può svilupparsi in persone che hanno una predisposizione genetica alla condizione se sono esposte a specifici fattori scatenanti ambientali.
Questi fattori scatenanti ambientali includono cose come stress, infezioni, lesioni cutanee, cambiamenti ormonali o l’uso di determinati farmaci.
Sintomi della Psoriasi
La psoriasi è una malattia cronica della pelle che può manifestarsi in diversi modi e avere sintomi variabili da individuo a individuo.
Ecco una panoramica dei sintomi più comuni associati alla psoriasi:
- Placche Cutanee: Le placche cutanee sono la manifestazione più comune della psoriasi. Si tratta di aree di pelle ispessita e arrossata, coperte da squame argentee o bianche. Queste placche possono comparire su qualsiasi parte del corpo, ma sono più comuni su gomiti, ginocchia, cuoio capelluto e parte bassa della schiena.
- Prurito: Il prurito è un sintomo comune della psoriasi e può variare da lieve a grave. Il prurito può essere così intenso da interferire con le attività quotidiane e causare disagio significativo.
- Squame sulla Pelle: Le squame possono essere bianche, argentee o grigie e si sviluppano quando le cellule della pelle si accumulano sulla superficie della pelle. Queste squame possono essere secche e possono staccarsi facilmente dalla pelle.
- Pelle Secca e Screpolata: La pelle interessata dalla psoriasi può diventare estremamente secca (xerosi) e tendere a screpolarsi, causando sanguinamento e disagio.
- Arrossamento della Pelle: Le aree colpite dalla psoriasi tendono a essere infiammate e arrossate. Questo arrossamento può essere leggero o più pronunciato a seconda della gravità del caso.
- Dolore Articolare: In alcuni casi, la psoriasi può coinvolgere anche le articolazioni, causando un’infiammazione dolorosa nota come artrite psoriasica. I sintomi dell’artrite psoriasica includono dolore, gonfiore e rigidità articolare, che possono peggiorare durante i periodi di riacutizzazione della psoriasi.
- Pitting delle Unghie: Le persone con psoriasi alle unghie possono sviluppare dei piccoli fori sulle unghie, noti come pitting delle unghie. Le unghie possono anche diventare ispessite, sollevate dal letto ungueale o diventare giallastre.
- Infezioni Cutanee Ricorrenti: A causa della compromissione della barriera cutanea, le persone affette da psoriasi possono essere più suscettibili alle infezioni cutanee batteriche, fungine o virali.
- Sintomi Psicologici: La psoriasi non colpisce solo la pelle, ma può anche influenzare il benessere emotivo e psicologico delle persone che ne soffrono. Molte persone con psoriasi possono sperimentare ansia, depressione o problemi di autostima a causa della visibilità e del disagio fisico causato dalla malattia.
- Iperpigmentazione o Ipocromia: Nei casi di psoriasi cronica, può verificarsi un cambiamento nel colore della pelle nelle aree colpite. Questo può manifestarsi come macchie più scure (iperpigmentazione) o più chiare (ipocromia) rispetto alla pelle circostante.
- Pelle Infiammata e Calda al Tatto: Le aree affette dalla psoriasi possono essere calde al tatto a causa dell’infiammazione sottostante.
- Sintomi Sistemici: In alcuni casi, la psoriasi può essere associata a sintomi sistemici come stanchezza cronica, febbre e malessere generale.
È importante notare che i sintomi della psoriasi possono variare notevolmente da persona a persona e possono cambiare nel tempo.
La gravità della psoriasi può anche variare, con periodi di remissione in cui i sintomi migliorano e periodi di riacutizzazione in cui i sintomi peggiorano.
Se sospetti di avere la psoriasi o hai sintomi simili, consulta un medico o un dermatologo per una valutazione accurata e un piano di trattamento appropriato.
Come si presenta visivamente la psoriasi?
La psoriasi può manifestarsi in vari modi, tra cui:
- Il tipo più comune di psoriasi è noto come psoriasi a placche. Si distingue per la comparsa di chiazze rosse e squamose sulla pelle, più spesso sul cuoio capelluto, sui gomiti, sulle ginocchia e sulla parte bassa della schiena.
- La psoriasi guttata è caratterizzata dalla comparsa di lesioni rosse sulla pelle che si presentano sotto forma di lacrime. L’infezione, sia batterica che virale, è spesso la causa di questa condizione.
- La psoriasi inversa colpisce aree della pelle che si piegano, come il seno, l’inguine o le ascelle, e si traduce in chiazze lisce e di un rosso intenso.
- La psoriasi eritrodermica è un tipo raro e grave di psoriasi in cui regioni significative della pelle del corpo si infiammano, portando a arrossamento e desquamazione estesi.
- La psoriasi pustulosa è caratterizzata dalla comparsa di pustole sulla pelle piene di pus e spesso accompagnate da arrossamento e disagio.
Esempi visivi di Psoriasi

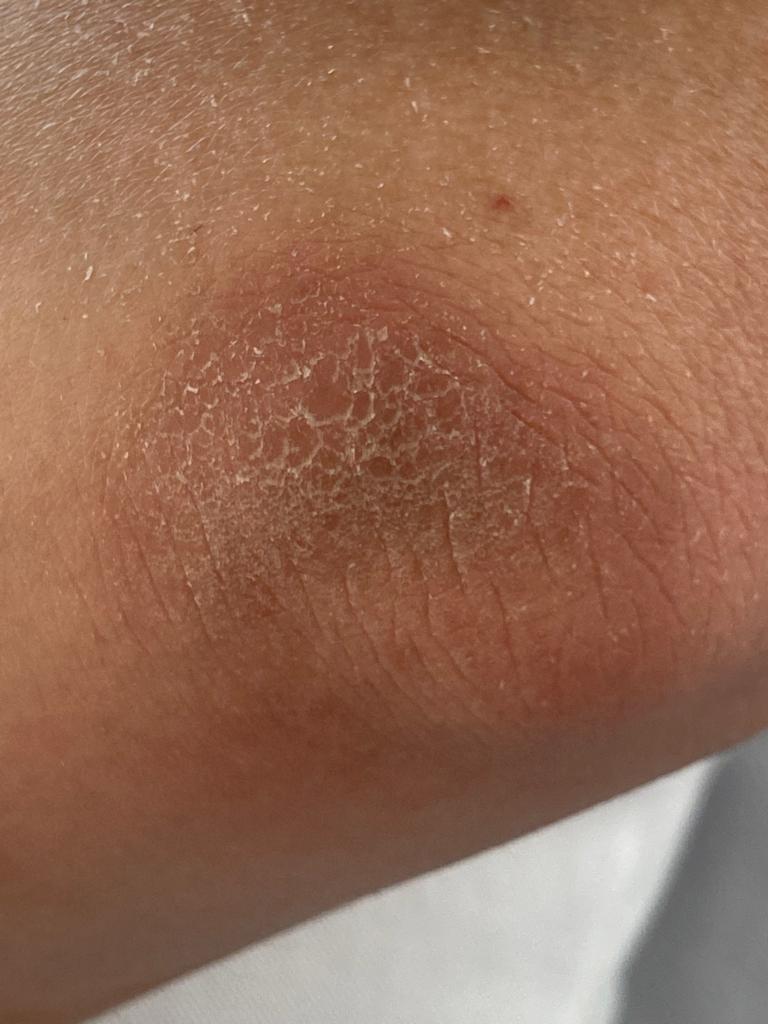



La psoriasi è una condizione della pelle che può variare in gravità da minore a grave e non è una malattia infettiva.
A causa dell’influenza estetica che il disturbo può avere sull’aspetto, è possibile che produca problemi psicologici oltre a disagio fisico, prurito e dolore.
Chi soffre di psoriasi ha accesso a farmaci che possono aiutarli a gestire meglio i sintomi e migliorare la qualità complessiva della vita, nonostante non esistano farmaci noti che possano invertire completamente la condizione.
È importante fissare un appuntamento con un dermatologo per ottenere una diagnosi accurata e ideare una strategia di trattamento personalizzata.
Contattaci oggi stesso per risolvere i tuoi problemi legati al disagio della psoriasi.
Cause della Psoriasi
La psoriasi è una malattia complessa e multifattoriale, il cui meccanismo esatto non è ancora completamente compreso.
Ad ogni modo, diversi fattori genetici, ambientali e immunologici sono stati identificati come potenziali cause o fattori di rischio per lo sviluppo della psoriasi.
Il manifestarsi della psoriasi dipende dalla situazione clinica e dalla vita di ogni paziente.
È possibile che questa patologia insorga:
- dopo un grave shock nervoso (dovuto ad esempio a un trauma o a una perdita),
- con l’alterazione del ricambio azotato collegato all’uricemia (la quantità di acido urico presente nel sangue),
- per un’alterazione nel ricambio dei lipidi o un aumento dello zucchero cutaneo.
Un’altra causa della psoriasi può essere l’alterazione del funzionamento delle ghiandole a secrezione interna, della tiroide e del timo (appartenenti al sistema linfatico immunitario).
Non solo: la psoriasi può scatenarsi anche da irritazioni, scottature solari o da raggi UV, diverse infezioni, farmaci e terapie particolari, forte stress, abuso di alcolici e altre.
Ecco una panoramica delle principali cause e fattori di rischio associati alla psoriasi:
- Predisposizione Genetica: La predisposizione genetica sembra giocare un ruolo significativo nello sviluppo della psoriasi. Studi condotti su famiglie e gemelli hanno dimostrato che il rischio di sviluppare la psoriasi è maggiore nei parenti di primo grado dei pazienti affetti. Sono stati identificati numerosi geni associati alla suscettibilità alla psoriasi, anche se il loro ruolo preciso non è ancora del tutto chiaro.
- Sistema Immunitario Iperattivo: Si ritiene che la psoriasi sia una malattia autoimmune, caratterizzata da un’iperattività del sistema immunitario che porta a un’infiammazione cronica della pelle. Nel caso della psoriasi, il sistema immunitario attacca erroneamente le cellule cutanee sane, scatenando una risposta infiammatoria e causando la proliferazione accelerata delle cellule della pelle.
- Fattori Ambientali: Diversi fattori ambientali possono influenzare lo sviluppo e l’aggravamento della psoriasi. Tra questi ci sono il fumo di sigaretta, lo stress, le infezioni batteriche o virali, lesioni cutanee, esposizione prolungata al sole, consumo eccessivo di alcol e alcune terapie farmacologiche.
- Stress Psicologico: Lo stress emotivo può essere un fattore scatenante o aggravante per la psoriasi. Il meccanismo esatto attraverso il quale lo stress influisce sulla psoriasi non è completamente compreso, ma si ritiene che lo stress possa influenzare il sistema immunitario e scatenare reazioni infiammatorie che possono peggiorare i sintomi della psoriasi.
- Infezioni: Le infezioni possono scatenare o esacerbare la psoriasi, specialmente in individui geneticamente predisposti. In particolare, le infezioni da streptococco sono state associate a un aumento del rischio di psoriasi guttata, una forma di psoriasi caratterizzata da lesioni cutanee a forma di gocciolina.
- Obesità e Stile di Vita Sedentario: Esiste una correlazione tra obesità, stile di vita sedentario e psoriasi. Le persone obese hanno un rischio maggiore di sviluppare la psoriasi e possono anche avere una forma più grave della malattia. È stato dimostrato che la perdita di peso e l’aumento dell’attività fisica possono migliorare i sintomi della psoriasi.
- Altre Condizioni di Salute: Alcune condizioni di salute, come il diabete di tipo 2, l’ipertensione e le malattie cardiovascolari, sono state associate a un aumento del rischio di sviluppare la psoriasi. È stato ipotizzato che queste condizioni possano condividere meccanismi infiammatori comuni con la psoriasi.
- Esposizione a Farmaci: Alcuni farmaci, come i beta-bloccanti, i farmaci antimalarici, i farmaci per il trattamento dell’ipertensione e i farmaci antinfiammatori non steroidei (FANS), possono scatenare o esacerbare i sintomi della psoriasi in individui predisposti.
- Fattori Ormonali: Cambiamenti ormonali, come la pubertà, la gravidanza e la menopausa, possono influenzare la gravità dei sintomi della psoriasi in alcune persone. Le fluttuazioni degli ormoni possono alterare la risposta immunitaria e aumentare l’infiammazione nella pelle.
- Traumi Fisici o Psicologici: Lesioni cutanee, chirurgia o traumi emotivi possono scatenare la comparsa o l’aggravamento della psoriasi in alcune persone. Questo fenomeno è noto come “fenomeno di Köbner”.
Mentre questi fattori possono aumentare il rischio di sviluppare la psoriasi, è importante ricordare che la malattia può manifestarsi anche in assenza di tali fattori di rischio e che la sua eziologia è ancora oggetto di studio e ricerca attiva.
Altri nomi della Psoriasi
La psoriasi è una condizione cutanea cronica caratterizzata da placche squamose e arrossate sulla pelle, ma è conosciuta anche con diversi altri nomi che riflettono le sue manifestazioni cliniche, la localizzazione delle lesioni o aspetti specifici della malattia.
Ecco una lista di alcuni dei nomi alternativi con cui la psoriasi è conosciuta:
- Psoriasi Vulgaris: Questo è il termine medico più comune per la psoriasi a placche, che è la forma più diffusa della malattia caratterizzata da placche squamose rosse o rosa sulla pelle.
- Psoriasi a Goccioline: La psoriasi a goccioline è una forma di psoriasi caratterizzata da piccole lesioni rotonde o a forma di gocce sulla pelle, spesso associata a un’infezione streptococcica.
- Psoriasi a Placche: Questo termine si riferisce alla forma più comune di psoriasi, in cui compaiono placche squamose e arrossate sulla pelle.
- Psoriasi Gutta: Questo nome è sinonimo di psoriasi a goccioline, che è caratterizzata da piccole lesioni a forma di gocce sulla pelle.
- Psoriasi a Foglia di Rame: Questo termine si riferisce alla psoriasi a placche che ha una colorazione rossa o rosa, spesso con squame argentee, che assomiglia al colore della foglia di rame.
- Psoriasi Palmoplantare: La psoriasi palmoplantare è una forma di psoriasi che colpisce le mani e i piedi, causando placche squamose e arrossate su queste aree.
- Psoriasi Inversa: Questo termine si riferisce alla psoriasi che si sviluppa nelle pieghe cutanee, come l’inguine, le ascelle o sotto il seno, dove la pelle è soggetta a sfregamenti costanti e umidità.
- Psoriasi del Cuoio Capelluto: La psoriasi del cuoio capelluto è una forma di psoriasi che colpisce il cuoio capelluto, causando prurito, desquamazione e placche squamose.
- Psoriasi a Placche Unghiali: Questo termine si riferisce alla psoriasi che coinvolge le unghie, causando cambiamenti come pitting, ispessimento, scolorimento o distacco delle unghie dal letto ungueale.
- Psoriasi Eritrodermica: La psoriasi eritrodermica è una forma grave di psoriasi in cui la maggior parte della superficie corporea è coperta da placche squamose rosse e infiammate.
- Psoriasi Pustolosa: Questo termine si riferisce a una forma di psoriasi caratterizzata da pustole piene di pus sulla pelle, spesso accompagnate da febbre e malessere generale.
- Artrite Psoriasica: L’artrite psoriasica è una condizione associata alla psoriasi, in cui l’infiammazione colpisce anche le articolazioni, causando dolore, gonfiore e rigidità articolare.
- Psoriasi a Gomiti e Ginocchia: Questo termine si riferisce alla localizzazione comune delle placche di psoriasi, che sono spesso presenti sui gomiti e sulle ginocchia.
- Psoriasi del Viso: La psoriasi del viso è una forma di psoriasi che colpisce il viso, causando placche squamose e arrossate su fronte, guance, naso e mento.
- Psoriasi Artropatica: Questo termine si riferisce alla forma di psoriasi che colpisce sia la pelle che le articolazioni, causando sintomi cutanei e articolari.
Questi sono solo alcuni dei nomi alternativi con cui la psoriasi è conosciuta in base alle sue manifestazioni cliniche, localizzazioni specifiche o aspetti distintivi della malattia.
La varietà di nomi riflette la complessità e la diversità della psoriasi come condizione medica.
Cos’è la Psoriasi a Lungo Termine?
La psoriasi a lungo termine è una forma cronica e persistente della psoriasi, una malattia autoimmune che colpisce principalmente la pelle, ma che può avere implicazioni sistemiche.
Si manifesta con episodi alternati di riacutizzazione e remissione, con sintomi che possono variare notevolmente in termini di gravità e durata.
Quando si parla di psoriasi a lungo termine, ci si riferisce alla condizione cronica che persiste per molti anni o per tutta la vita.
Caratteristiche della psoriasi a lungo termine
- Malattia cronica: La psoriasi a lungo termine è una condizione cronica della psoriasi, il che significa che non esiste una cura definitiva. Ma i sintomi possono essere gestiti con trattamenti adeguati. La malattia è caratterizzata da un ciclo di accelerazione del ricambio delle cellule cutanee, che porta alla formazione di placche squamose, arrossamenti e infiammazioni sulla pelle.
- Riacutizzazioni e remissioni: Una delle caratteristiche distintive della psoriasi a lungo termine è l’alternanza tra periodi in cui i sintomi sono più evidenti e attivi (riacutizzazioni) e fasi in cui la condizione si attenua o i sintomi scompaiono completamente (remissione). I fattori che scatenano le riacutizzazioni includono stress, infezioni, traumi cutanei, clima freddo, esposizione a sostanze irritanti e cambiamenti ormonali.
- Coinvolgimento sistemico: La psoriasi a lungo termine non colpisce solo la pelle. In molti casi, può avere un impatto su altre parti del corpo, portando a complicazioni come l’artrite psoriasica, una condizione infiammatoria che colpisce le articolazioni. Inoltre, i pazienti con psoriasi a lungo termine hanno un rischio maggiore di sviluppare malattie cardiovascolari, sindrome metabolica e diabete di tipo 2.
Sintomi della psoriasi a lungo termine
I sintomi della psoriasi a lungo termine variano a seconda del tipo e della gravità. I segni comuni includono:
- Placche cutanee: Aree di pelle arrossata e ispessita coperte da squame bianco-argentee.
- Prurito e dolore: Le lesioni possono essere pruriginose o dolorose, causando disagio fisico significativo.
- Secchezza e screpolature: La pelle colpita può diventare estremamente secca e screpolata, con rischio di sanguinamento.
- Alterazioni delle unghie: Nel 50% dei casi, la psoriasi può coinvolgere le unghie, causando ispessimenti, fossette o distacchi dell’unghia dal letto ungueale.
- Sintomi sistemici: Nel caso di artrite psoriasica, i pazienti possono sperimentare dolore, gonfiore e rigidità articolare.
Cause e fattori scatenanti della Psoriasi Cronica (a lungo Termine)
La psoriasi è causata da un malfunzionamento del sistema immunitario, che innesca un’accelerazione del ciclo delle cellule cutanee.
Normalmente, le cellule della pelle si rinnovano ogni 28-30 giorni, ma nei pazienti con psoriasi, questo processo può avvenire in 3-7 giorni, causando l’accumulo di cellule morte.
I fattori scatenanti della psoriasi a lungo termine includono:
- Genetica: La predisposizione genetica è un fattore chiave. Se un familiare stretto ha la psoriasi, il rischio di sviluppare la malattia aumenta.
- Stress: Lo stress fisico ed emotivo può peggiorare i sintomi o scatenare riacutizzazioni.
- Infezioni: Infezioni come la faringite streptococcica possono scatenare o aggravare la malattia, specialmente nella forma guttata.
- Traumi cutanei: Lesioni alla pelle, come tagli, ustioni o graffi, possono innescare nuove lesioni psoriasiche (fenomeno di Koebner).
- Farmaci: Alcuni farmaci, come i beta-bloccanti e il litio, possono peggiorare la psoriasi.
Impatto sulla qualità della vita
La psoriasi a lungo termine ha un impatto significativo sulla qualità della vita dei pazienti.
I sintomi visibili possono causare disagio emotivo, isolamento sociale e problemi psicologici come ansia e depressione.
Inoltre, il dolore fisico e il prurito cronico possono interferire con il sonno, il lavoro e le attività quotidiane.
Trattamenti per la psoriasi a lungo termine
Nonostante la mancanza di una cura definitiva, esistono diversi approcci per gestire i sintomi della psoriasi a lungo termine:
- Trattamenti topici: Creme e unguenti a base di corticosteroidi, vitamina D, catrame di carbone e retinoidi sono utilizzati per ridurre l’infiammazione e la desquamazione.
- Fototerapia: L’esposizione controllata alla luce UVB o alla luce ultravioletta può aiutare a migliorare i sintomi.
- Farmaci sistemici: Per i casi moderati o gravi, farmaci come metotrexato, ciclosporina e apremilast possono essere utilizzati.
- Terapie biologiche: Questi farmaci mirano a specifiche molecole del sistema immunitario per ridurre l’infiammazione.
Conclusioni sulla Psoriasi a Lungo Termine
Come per la classica Psoriasi, la psoriasi a lungo termine è una condizione complessa che richiede una gestione personalizzata.
Con un trattamento adeguato, molte persone possono vivere una vita normale nonostante la malattia.
È importante consultare un dermatologo per sviluppare un piano di gestione efficace e per affrontare eventuali complicazioni.
Il supporto psicologico e le terapie complementari possono inoltre aiutare a migliorare la qualità della vita.
La Psoriasi è una patologia cutanea pericolosa?
La psoriasi è una malattia cutanea cronica che può causare significativo disagio fisico, emotivo e sociale per coloro che ne sono affetti.
Ad ogni modo, non è considerata una patologia cutanea pericolosa per la vita nel senso che non è direttamente letale o associata a un rischio significativo di morte.
Tuttavia la psoriasi può influenzare notevolmente la qualità della vita delle persone e può essere associata a una serie di complicanze e comorbilità che possono richiedere attenzione medica.
Ecco una panoramica dei rischi e delle complicazioni associati alla psoriasi:
- Complicazioni Cutanee: Sebbene la psoriasi non sia letale, può causare una serie di complicazioni cutanee che possono influenzare la qualità della vita e richiedere trattamento. Queste complicazioni includono infezioni cutanee secondarie, prurito cronico, sanguinamento dalle lesioni, pelle screpolata e dolorosa, e iperpigmentazione o ipocromia delle aree colpite.
- Artrite Psoriasica: Circa il 30% delle persone affette da psoriasi sviluppa anche artrite psoriasica, una condizione in cui l’infiammazione colpisce le articolazioni, causando dolore, gonfiore e rigidità articolare. L’artrite psoriasica può portare a danni articolari permanenti se non trattata adeguatamente.
- Malattie Cardiovascolari: Le persone con psoriasi hanno un rischio maggiore di sviluppare malattie cardiovascolari, come malattie coronariche, ictus e ipertensione, rispetto alla popolazione generale. L’infiammazione sistemica associata alla psoriasi può contribuire allo sviluppo di queste condizioni.
- Diabete di Tipo 2: La psoriasi è stata associata a un aumento del rischio di sviluppare il diabete di tipo 2. Le persone con psoriasi devono essere monitorate per il rischio di diabete e adottare uno stile di vita sano per ridurre questo rischio.
- Obesità: L’obesità è più comune tra le persone con psoriasi rispetto alla popolazione generale. L’obesità può peggiorare i sintomi della psoriasi e aumentare il rischio di sviluppare complicanze come diabete, malattie cardiovascolari e altre condizioni mediche.
- Disturbi Psicologici: La psoriasi può avere un impatto significativo sulla salute mentale e sul benessere emotivo delle persone, causando ansia, depressione, bassa autostima e isolamento sociale. Questi disturbi psicologici possono influenzare negativamente la qualità della vita e possono richiedere supporto psicologico o terapia.
- Cancro della Pelle: Alcuni studi hanno suggerito un aumento del rischio di sviluppare alcuni tipi di cancro della pelle, come il carcinoma squamocellulare, nelle persone con psoriasi, specialmente in coloro che ricevono terapie immunosoppressive a lungo termine.
- Impatto sulla Qualità della Vita: La psoriasi può avere un impatto significativo sulla qualità della vita, influenzando le relazioni interpersonali, il lavoro, l’attività fisica e il benessere emotivo complessivo. Il disagio fisico, l’autoconsapevolezza e il timore del giudizio degli altri possono contribuire allo stress emotivo associato alla malattia.
Nonostante questi rischi e complicanze, è importante ricordare che la maggior parte delle persone con psoriasi può gestire efficacemente la loro condizione attraverso una combinazione di trattamenti medici, cambiamenti dello stile di vita e supporto emotivo.
La consulenza regolare con un dermatologo o un medico specializzato nella gestione della psoriasi è essenziale per monitorare la condizione e garantire che vengano adottati i trattamenti più appropriati per ridurre il rischio di complicanze e migliorare la qualità della vita.
Tipologie di Psoriasi Cutanee Esistenti
La psoriasi è una malattia cutanea complessa che può manifestarsi in diverse forme e tipologie, ciascuna con caratteristiche cliniche specifiche.
Ecco una panoramica delle principali tipologie di psoriasi cutanea esistenti:
Psoriasi a Placche (Psoriasi Vulgaris)
Questa è la forma più comune di psoriasi, rappresentando circa l’80-90% dei casi. Si caratterizza dalla presenza di placche ben definite, squamose e arrossate sulla pelle, che possono comparire su qualsiasi parte del corpo, ma sono più comuni su gomiti, ginocchia, cuoio capelluto e parte bassa della schiena.
Psoriasi a Goccioline (Psoriasi Guttata)
Questa forma di psoriasi è caratterizzata dalla comparsa improvvisa di piccole lesioni rotonde o a forma di gocce sulla pelle. È spesso scatenata da un’infezione streptococcica e può manifestarsi principalmente nelle persone più giovani, in particolare nei bambini e nei giovani adulti.
Psoriasi a Foglia di Rame
Questo termine si riferisce a una varietà di psoriasi a placche che ha una colorazione rossa o rosa, spesso con squame argentee, che ricorda il colore della foglia di rame. Le lesioni possono essere localizzate su diverse parti del corpo, inclusi gomiti, ginocchia, cuoio capelluto e tronco.
Psoriasi Palmoplantare
Questa forma di psoriasi colpisce le mani e i piedi, causando placche squamose e arrossate su queste aree. Le lesioni possono essere dolorose e influenzare la capacità di svolgere attività quotidiane.
Psoriasi Inversa
La psoriasi inversa si sviluppa nelle pieghe cutanee, come l’inguine, le ascelle o sotto il seno, dove la pelle è soggetta a sfregamenti costanti e umidità. Si presenta come placche rosse lisce e lucide anziché squamose.
Psoriasi del Cuoio Capelluto
Questa forma di psoriasi colpisce il cuoio capelluto, causando prurito, desquamazione e placche squamose. Le lesioni possono essere presenti su tutto il cuoio capelluto o localizzate in aree specifiche.
Psoriasi a Placche Unghiali
Questa forma di psoriasi coinvolge le unghie, causando cambiamenti come pitting (piccoli buchi), ispessimento, scolorimento o distacco delle unghie dal letto ungueale. Le lesioni ungueali possono causare dolore e disagio e possono influenzare l’aspetto estetico delle unghie.
Psoriasi Eritrodermica
Questa è una forma grave di psoriasi in cui la maggior parte della superficie corporea è coperta da placche squamose rosse e infiammate. La psoriasi eritrodermica può essere accompagnata da febbre, brividi, prurito intenso e può richiedere cure mediche urgenti.
Psoriasi Pustolosa
La psoriasi pustolosa è caratterizzata dalla presenza di pustole piene di pus sulla pelle, spesso accompagnate da febbre e malessere generale. Può essere una forma grave di psoriasi che richiede un trattamento medico tempestivo.
Psoriasi del Viso
Questa forma di psoriasi colpisce il viso, causando placche squamose e arrossate su fronte, guance, naso e mento. Le lesioni possono influenzare l’aspetto estetico e causare disagio emotivo.
Psoriasi Artropatica
Questa forma di psoriasi coinvolge sia la pelle che le articolazioni, causando sintomi cutanei e articolari. L’artrite psoriasica è una complicanza comune associata a questa forma di psoriasi.
Queste sono solo alcune delle tipologie di psoriasi cutanee esistenti, e spesso le persone possono manifestare più di una forma contemporaneamente o possono passare da una forma all’altra nel corso della loro vita.
La gestione della psoriasi dipende dalla tipologia e dalla gravità dei sintomi e può richiedere una combinazione di trattamenti topici, farmacologici e terapie fisiche.
Consultare un dermatologo è essenziale per una valutazione accurata e la pianificazione di un piano di trattamento personalizzato.
In quali zone compare più spesso la psoriasi?
La psoriasi localizza prevalentemente nelle regioni estensorie degli arti (gomiti e ginocchia), in quella lombosacrale, nelle pieghe cutanee, sulle unghie, sul volto e sul cuoio capelluto.
In alcuni casi la psoriasi può anche generalizzarsi a tutta la superficie cutanea (psoriasi universale) con l’aspetto di un’eritrodermia esfoliativa o di una dermatite pustolosa (psoriasi pustolosa), o con numerose macchioline rosacee e pruriginose psoriasi guttata (dal latino gutta = goccia).
Il decorso è cronico, con recidive intervallate da remissioni di varia durata.
La psoriasi tende ad attenuarsi nell’età avanzata.
Clinica IDE: visita e diagnosi della Psoriasi a Milano
La diagnosi della psoriasi tramite visita dermatologica presso il Centro IDE di Milano, viene solitamente effettuata da un medico, spesso da un dermatologo specialistico, in base all’esame clinico e, in alcuni casi, mediante esami di laboratorio.
Ecco come avviene di solito la diagnosi della psoriasi:
1. Anamnesi: Inizialmente, il medico raccoglierà informazioni dettagliate sulla tua storia medica, concentrando l’attenzione sui sintomi che stai vivendo e verificando se ci siano precedenti familiari di psoriasi o altre malattie cutanee.
2. Esame fisico: Il dermatologo condurrà un esame fisico completo della tua pelle, alla ricerca di segni distintivi della psoriasi. Questi segni tipici includono placche rosse ben delimitate ricoperte da squame argentee. Durante l’esame, verranno esaminate diverse zone del corpo, come il cuoio capelluto, le ginocchia, i gomiti e la parte inferiore della schiena, che sono le sedi più comuni della manifestazione della psoriasi.
3. Biopsia cutanea (in casi rari): In situazioni particolari, il medico potrebbe optare per una biopsia cutanea, una procedura che comporta la rimozione di un piccolo campione di tessuto cutaneo per l’analisi in laboratorio. Questo approccio può essere utile per confermare la diagnosi di psoriasi e per escludere altre condizioni dermatologiche che potrebbero somigliare alla psoriasi.
4. Esami ematici: In alcuni casi, potrebbero essere richiesti esami del sangue per escludere altre condizioni, come l’artrite psoriasica o altre malattie autoimmuni, che potrebbero essere associate alla psoriasi.
5. Monitoraggio e classificazione: Una volta confermata la diagnosi di psoriasi, il medico classificherà il tipo di psoriasi, valuterà la sua gravità e determinerà la sua estensione sulla pelle. Questi dettagli aiuteranno a stabilire un piano di trattamento personalizzato e mirato.
È importante sottolineare che la diagnosi della psoriasi si basa principalmente sull’aspetto dei sintomi e sulla storia clinica del paziente.
Questo poiché la psoriasi può variare notevolmente da individuo a individuo, è essenziale consultare un professionista medico esperto per confermare la diagnosi e sviluppare un piano di trattamento mirato.
Se sospetti di avere la psoriasi o hai problemi alla pelle, è fondamentale cercare l’attenzione di un medico o di un dermatologo per una valutazione accurata.
Istituto IDE: trattamenti per la cura della Psoriasi a Milano
La psoriasi è una malattia della pelle cronica che possiede vari trattamenti, ma che solo in pochi casi viene completamente curata; presso la Clinica Dermatologica IDE di Milano, è però possibile optare per trattamenti altamente efficaci ideati clinicamente per la remissione dei vari sintomi correlati.


Se stai cercando una TRATTAMENTO e CURA DELLA PSORIASI A MILANO, continua su questo contenuto.
Di seguito sono elencati alcuni dei trattamenti più comuni per la psoriasi disponibili presso la nostra Clinica dermatologica:
- Terapia specifica: Questo tipo di trattamento utilizza creme, unguenti, lozioni o soluzioni direttamente sulla pelle danneggiata. Corticosteroidi, derivati della vitamina D, retinoidi, antralina e inibitori della calcineurina sono tutti farmaci topici comuni. Queste sostanze potrebbero alleviare l’infiammazione, il prurito e la crescita eccessiva delle cellule della pelle.
- Fototerapia: La fototerapia tratta la psoriasi utilizzando la luce ultravioletta (UV). L’uso di UVB a banda stretta, PUVA (psoralene più UVA) o UVB a banda larga sono alcuni esempi di trattamenti UVA. La luce ultravioletta riduce l’infiammazione e rallenta la crescita delle cellule della pelle. Con i dispositivi appropriati, la fototerapia può essere effettuata sia a casa che in una clinica.
- Farmaci a livello sistemico: Questi farmaci, che possono essere assunti per via orale o iniettati, hanno un effetto su tutto il corpo, non solo sulla pelle. Il metotrexato, l’acitretina, la ciclosporina e i farmaci biologici, come gli inibitori del TNF-alfa (come adalimumab e etanercept), gli inibitori dell’IL-17 (come ixekizumab e secukinumab) o gli inibitori dell’IL-23 (come ustekinumab).
- Metodi di cura innovativi: Gli inibitori del recettore dell’IL-23 e gli inibitori della Janus chinasi (JAK) sono nuovi trattamenti per la psoriasi sviluppati negli ultimi anni. Queste pillole combattono i processi infiammatori della psoriasi.
- Terapie alternative: L’uso di creme a base di catrame, olio di cocco, aloe vera o estratti di erbe come terapia complementare potrebbe essere utile per alcuni pazienti. Prima di iniziare qualsiasi terapia complementare per la psoriasi, tuttavia, è fondamentale consultare un dermatologo.
È fondamentale sottolineare che ogni paziente è diverso e può rispondere in modo diverso ai diversi tipi di trattamenti.
Un dermatologo qualificato valuterà la gravità della malattia e prescriverà il trattamento più appropriato per ogni individuo.
La fototerapia per la cura della Psoriasi
I tempi di esposizione alla fototerapia sono di circa 6 minuti a seduta, una volta a settimana per circa 30 o 40 sedute.
Dermatologi professionisti valutano l’efficacia della fototerapia per ogni paziente, se e quando ripeterla, ed esaminano preventivamente i casi di pelle molto chiare o che presenta numerosi nei.
La fototerapia è sconsigliata ai pazienti che hanno avuto tumori della pelle o che assumono farmaci che possono alterare l’effetto della terapia.
Per una consulenza dermatologica sulla psoriasi o prenotare una visita a Milano, contatta gli specialisti dell’Istituto Dermatologico Europeo.
I trattamenti clinici della Psoriasi nello specifico di IDE Milano
Il trattamento della psoriasi erogato dalla Clinica della pelle IDE a Milano, dipende dalla gravità della malattia, dalla sua localizzazione e dalla risposta individuale al trattamento.
Esistono diverse opzioni terapeutiche disponibili per gestire i sintomi e migliorare la qualità della vita delle persone affette da psoriasi.
Ecco una panoramica dei principali trattamenti per la cura della psoriasi:
- Trattamenti Topici:
- Corticosteroidi Topici: I corticosteroidi topici sono farmaci antinfiammatori che possono ridurre il rossore, il gonfiore e il prurito associati alla psoriasi. Sono disponibili in varie concentrazioni e possono essere utilizzati su aree sensibili come il viso o le pieghe cutanee.
- Analoghi della Vitamina D: Gli analoghi della vitamina D, come il calcipotriolo e il calcitriolo, sono utilizzati per rallentare la crescita delle cellule della pelle e ridurre l’infiammazione. Possono essere utilizzati da soli o in combinazione con corticosteroidi topici.
- Antralina: L’antralina è un agente cheratolitico che aiuta a ridurre la crescita eccessiva delle cellule della pelle. Viene spesso utilizzata per il trattamento della psoriasi del cuoio capelluto.
- Inibitori della Calcineurina: Gli inibitori della calcineurina, come il tacrolimus e il pimecrolimus, sono utilizzati per il trattamento della psoriasi sul viso o in altre aree sensibili del corpo, poiché non causano assottigliamento della pelle come i corticosteroidi.
- Fototerapia:
- UVB a Banda Stretta: La terapia con UVB a banda stretta utilizza l’esposizione a luce ultravioletta di lunghezza d’onda specifica per ridurre l’infiammazione e la crescita eccessiva delle cellule della pelle.
- PUVA (psoralene più UVA): La terapia PUVA coinvolge l’assunzione di un farmaco fotosensibilizzante (psoralene) seguito dall’esposizione alla luce UVA. È particolarmente utile per i casi di psoriasi più gravi o resistenti ad altri trattamenti.
- Farmaci Sistemici:
- Metotrexato: Il metotrexato è un farmaco immunosoppressore che inibisce la crescita delle cellule della pelle. È comunemente usato per trattare la psoriasi grave o l’artrite psoriasica.
- Ciclosporina: La ciclosporina è un altro farmaco immunosoppressore che può ridurre l’infiammazione e migliorare i sintomi della psoriasi, specialmente in casi gravi o resistenti ad altri trattamenti.
- Acitretina: L’acitretina è un retinoide sintetico che rallenta la crescita delle cellule della pelle e può essere utilizzato per trattare la psoriasi grave o resistente.
- Inibitori del TNF-alfa: I farmaci biologici che inibiscono il fattore di necrosi tumorale alfa (TNF-alfa), come l’etanercept, l’adalimumab e il infliximab, sono utilizzati per trattare sia la psoriasi che l’artrite psoriasica.
- Inibitori dell’IL-17 e dell’IL-23: I farmaci biologici che inibiscono interleuchina-17 (IL-17) e interleuchina-23 (IL-23), come secukinumab, ixekizumab e ustekinumab, sono utilizzati per trattare la psoriasi moderata-severa o l’artrite psoriasica.
- Terapie Complementari:
- Acqua del Mar Morto: I bagni con acqua ricca di sali minerali del Mar Morto possono aiutare a ridurre l’infiammazione e migliorare i sintomi della psoriasi.
- Integratori di Acidi Grassi Omega-3: Gli integratori di acidi grassi omega-3 possono avere effetti anti-infiammatori e possono essere utili come parte di un approccio integrato per il trattamento della psoriasi.
- Aloe Vera e Oli Naturali: Alcuni individui trovano sollievo dai sintomi della psoriasi utilizzando prodotti naturali come gel di aloe vera o oli naturali sulla pelle interessata.
È importante consultare un dermatologo o un medico specializzato nella gestione della psoriasi per determinare il piano di trattamento più appropriato in base alla gravità della malattia, alla risposta individuale e ai fattori di rischio specifici del paziente.
Un trattamento personalizzato e multidisciplinare può aiutare a migliorare i sintomi della psoriasi e a gestire efficacemente la malattia nel lungo termine.
SEZIONI MEDICHE DEDICATE AL TRATTAMENTO DELLA PSORIASI
PRESTAZIONI MEDICHE INERENTI ALLA DIAGNOSI DELLA PSORIASI
Clinica IDE: trattamenti chirurgici disponibili per la Psoriasi a Milano
I trattamenti chirurgici per la psoriasi presso il Centro IDE Milano, sono relativamente rari e sono riservati a casi particolarmente gravi o resistenti ad altri trattamenti.
Poiché la psoriasi è una malattia cronica della pelle che coinvolge l’infiammazione e la crescita eccessiva delle cellule della pelle, i trattamenti chirurgici mirano spesso a rimuovere le lesioni cutanee più gravi o a correggere le complicanze associate alla malattia.
Ecco una panoramica dei principali trattamenti chirurgici disponibili per la psoriasi:
- Chirurgia Dermatologica:
- Escissione Chirurgica: In casi estremi di psoriasi localizzata o di lesioni psoriasiche particolarmente gravi e resistenti a altri trattamenti, il dermatologo può optare per l’escissione chirurgica delle placche cutanee. Questa procedura prevede la rimozione chirurgica delle lesioni, seguita dalla chiusura della ferita con sutura o un altro metodo di chiusura della pelle (vedi chirurgia dermatologica).
- Curettage: Il curettage è una procedura chirurgica in cui le lesioni cutanee psoriasiche vengono raschiate o grattate con uno strumento chirurgico chiamato curette. Questo può essere seguito da trattamenti topici o fototerapia per favorire la guarigione della pelle.
- Elettrodessicazione e Cauterizzazione: Questa procedura combina l’uso di corrente elettrica per bruciare e rimuovere le lesioni cutanee psoriasiche. Può essere utile per rimuovere placche cutanee spesse e resistenti ad altri trattamenti.
- Chirurgia Plastica:
- Ricostruzione Cutanea: Nei casi in cui la psoriasi ha causato danni estesi alla pelle, specialmente sul viso o in altre aree visibili, la chirurgia plastica può essere utilizzata per ricostruire la pelle danneggiata. Questo può coinvolgere l’utilizzo di innesti cutanei, lembi cutanei o altre tecniche di ricostruzione per ripristinare l’aspetto estetico della pelle.
- Correzione delle Complicanze: La psoriasi può causare complicanze cutanee come cicatrici, ispessimento della pelle (lichenificazione) o modifiche dell’aspetto delle unghie. La chirurgia plastica può essere utilizzata per correggere queste complicanze e migliorare l’aspetto e la funzione delle aree colpite.
- Terapia Fotodinamica:
- Sebbene non sia propriamente una procedura chirurgica, la terapia fotodinamica (PDT) può essere utilizzata come trattamento combinato per la psoriasi. Coinvolge l’utilizzo di un photosensibilizzante applicato sulla pelle, seguito dall’esposizione a luce laser o luce rossa. Questo può aiutare a ridurre l’infiammazione e la crescita delle cellule della pelle.
È importante sottolineare che i trattamenti chirurgici per la psoriasi sono generalmente riservati a casi selezionati e possono comportare rischi, comprese complicazioni post-operatorie come cicatrici, infezioni o ricrescita delle lesioni.
Prima di optare per un trattamento chirurgico, è importante discutere con un dermatologo o chirurgo plastico di IDE Milano i rischi e i benefici specifici della procedura proposta, nonché esplorare altre opzioni di trattamento disponibili.
In molti casi, i trattamenti non chirurgici come terapie topiche, fototerapia e farmaci sistemici possono essere altrettanto efficaci nel gestire i sintomi della psoriasi senza la necessità di interventi chirurgici invasivi.
Dermatologi a Milano per la cura della Psoriasi
La psoriasi richiede un approccio multidisciplinare che include dermatologi, reumatologi e altri specialisti.
Insieme alla gestione globale della psoriasi, il trattamento mirato per ogni condizione specifica può ridurre i sintomi, migliorare la qualità della vita e prevenire complicazioni a lungo termine.
La psoriasi può essere collegata ad una serie di altre condizioni dermatologiche correlate, che possono presentare ulteriori difficoltà nella gestione della malattia.
Per fornire una cura completa e personalizzata ai pazienti con psoriasi, è fondamentale conoscere e trattare correttamente queste condizioni.
La collaborazione con un team di medici dermatologi specializzati in questo genere di malattie cutanee, può migliorare i risultati clinici e la qualità della vita per le persone che soffrono di queste condizioni.
CONTATTA IDE MILANO OGGI STESSO E NON ASPETTARE OLTRE SE PENSI DI ESSERE AFFETTO DA PSORIASI!
Patologie Dermatologiche associate alla Psoriasi
Una serie di altre malattie della pelle possono essere collegate alla psoriasi, una condizione cutanea persistente che si manifesta in chiazze di pelle arrossate e squamose.
Queste condizioni associate possono coesistere con la psoriasi e comportare difficoltà aggiuntive nella gestione e nel trattamento.
È fondamentale fornire ai pazienti con psoriasi una cura completa e personalizzata conoscendo queste malattie dermatologiche correlate.
Ecco alcune delle condizioni dermatologiche associate alla psoriasi:
- Artrite psoriasica: Alcune persone con psoriasi hanno l’artrite psoriasica, un tipo di artrite infiammatoria. Può causare dolore, rigidità e infiammazione delle articolazioni. L’AP può coinvolgere molte articolazioni, come le mani, i piedi, le ginocchia e la colonna vertebrale. In modo da poter fornire un trattamento appropriato per prevenire danni articolari permanenti, è fondamentale riconoscere i segni e i sintomi dell’Artrite psoriasica.
- Dermatite seborroica: La dermatite seborroica è una malattia cutanea comune che si manifesta con eruzioni squamose, pruriginose e infiammate sulla pelle. Il cuoio capelluto, la fronte, le sopracciglia, le orecchie, il petto e la zona tra le scapole sono le aree più colpite. La psoriasi del cuoio capelluto e la dermatite seborroica possono essere collegate, ma sono diverse e richiedono un trattamento diverso.
- Lichen planus: Il lichen planus è una malattia cutanea infiammatoria che può causare lesioni sulla pelle rilevate, pruriginose e piane. Queste lesioni possono verificarsi in una varietà di aree del corpo, come la bocca, le mani, i polsi, gli avambracci, le gambe e i genitali. Si è scoperto che alcune persone possono avere lichen planus e psoriasi contemporaneamente, anche se la correlazione precisa tra le due condizioni è ancora incompleta.
- Vitiligine: è una malattia autoimmune che causa una graduale perdita del colore della pelle, creando chiazze bianche o depigmentate. Sebbene la vitiligine e la psoriasi siano entrambe malattie cutanee autoimmuni, non sembra esserci un collegamento diretto tra le due. Tuttavia, è fondamentale gestire correttamente le difficoltà associate an entrambe le condizioni poiché entrambe possono influenzare la salute mentale e l’autostima.
- Candidosi del tessuto cutaneo: Il lievito Candida causa un’infezione fungina della pelle chiamata candidosi cutanea. A causa dell’infiammazione e delle alterazioni del microbiota cutaneo, alcune persone con psoriasi possono sviluppare candidosi cutanea nelle aree interessate dalla psoriasi. Il trattamento della candidosi cutanea efficace può migliorare il benessere generale del paziente e ridurre il rischio di infezioni secondarie.
Complicazioni: cosa può portare la degenerazione della Psoriasi?
La psoriasi è un disturbo cutaneo persistente che si manifesta con placche rosse e squamose che sono spesso irritanti.
Normalmente non progredisce in altri disturbi o malattie; tuttavia, può manifestare alcuni problemi che possono avere un impatto sulla salute generale di una persona e sulla sua qualità di vita.
La psoriasi è stata collegata a una serie di potenziali problemi, tra cui:
- Artrite psoriasica: si stima che circa il 30% di coloro che hanno la psoriasi sviluppi anche una forma di artrite nota come artrite psoriasica. Questa malattia è nota per produrre infiammazione, oltre a disagio e rigidità delle articolazioni.
- Benessere mentale ed emotivo di una persona: la psoriasi ha il potenziale per avere un impatto negativo. Le manifestazioni fisiche della condizione, come l’irritazione e il dolore della pelle, possono essere fonte di problemi di salute mentale come stress, preoccupazione e depressione.
- La psoriasi è stata collegata a una serie di condizioni cardiovascolari, tra cui ipertensione, malattie coronariche e ictus, secondo una serie di studi. Tuttavia, le cause specifiche di questa relazione non sono ancora completamente note fino ad oggi.
- Le persone che hanno la psoriasi hanno una probabilità leggermente maggiore di contrarre l’obesità e il diabete di tipo 2 rispetto a quelle che non hanno la condizione della pelle. Una possibile spiegazione di ciò è che la psoriasi è collegata a una risposta infiammatoria generalizzata in tutto il corpo.
- Disturbi autoimmuni: alcune prove mostrano che le persone con psoriasi possono avere una probabilità leggermente maggiore di contrarre altre malattie autoimmuni, come il morbo di Crohn o il lupus eritematoso sistemico. Questo perché la psoriasi è anch’essa classificata come una malattia autoimmune. Tuttavia, i collegamenti precisi tra questi disturbi non sono stati ancora completamente chiariti per tutte le sue ramificazioni.
- Infezioni: la pelle che è stata danneggiata dalla psoriasi può essere più soggetta a infezioni causate da batteri o funghi. La presenza di lesioni cutanee e infiammazioni croniche può favorire un ambiente favorevole allo sviluppo dell’infezione.
È importante notare che non tutti coloro che hanno la psoriasi potrebbero in base alle proprie condizioni fisiche naturali, presentare almeno uno di questi problemi e gli effetti potrebbero essere molto diversi e soggettivi per ogni individuo.
Per questa e molte altre ragioni, la psoriasi non è da considerarsi come un tipo di malattia esclusivamente estetica.
Nel caso in cui ti sia stata diagnosticata la psoriasi, ti consigliamo di consultare un nostro medico incaricato per ottenere una diagnosi accurata e una strategia di trattamento personalizzata.
Prognosi della Psoriasi: è possibile guarire?
La prognosi della psoriasi varia notevolmente da persona a persona e dipende da diversi fattori, tra cui il tipo di psoriasi, la gravità della malattia, la risposta al trattamento e il livello di gestione delle condizioni.
N.B: Un paziente affetto da questo tipo di dermatite non sarà mai completamente guarito neanche dopo le cure ma, se seguito da bravi specialisti che gli prescrivono le terapie più adatte, è possibile che gli effetti della malattia si alleggeriscano.
La psoriasi può manifestarsi in uomini e donne di qualsiasi età, anche se è più comune nelle persone che hanno tra i 10 e i 40 anni, nei momenti della pubertà e della menopausa.
Ecco alcuni punti chiave sulla prognosi della psoriasi:
- Malattia cronica: La psoriasi rappresenta una condizione cronica della pelle, il che significa che attualmente non esiste una cura definitiva. Tuttavia, è possibile mantenere la malattia sotto controllo attraverso il trattamento appropriato, consentendo a molte persone di gestire efficacemente i sintomi e di condurre una vita normale.
- Variazione nella gravità: La gravità della psoriasi può variare notevolmente da individuo a individuo. Alcune persone possono sperimentare forme lievi di psoriasi con eruzioni cutanee sporadiche, mentre altre possono affrontare una variante più grave e persistente.
- Opzioni di trattamento: Sono disponibili diverse opzioni di trattamento per la psoriasi, tra cui creme e unguenti topici, fototerapia, farmaci orali e terapie biologiche. La scelta del trattamento dipende dalla gravità della malattia e dalla risposta individuale. Con un trattamento mirato, molte persone riescono a controllare efficacemente i loro sintomi.
- Impatto sulla qualità della vita: La psoriasi può influenzare significativamente la qualità della vita a causa dei sintomi visibili e delle sfide emotive che comporta. Tuttavia, con un supporto adeguato da parte di professionisti medici e psicologi, molte persone riescono a gestire la condizione con successo e a migliorare la loro qualità di vita.
- Comorbilità: La psoriasi è associata a un aumento del rischio di sviluppare altre condizioni mediche, come l’artrite psoriasica, malattie cardiache, diabete e disturbi dell’umore come la depressione. La gestione di queste comorbilità è una componente importante della gestione della psoriasi.
- Monitoraggio a lungo termine: Le persone affette da psoriasi spesso richiedono un monitoraggio costante da parte di dermatologi o specialisti delle malattie della pelle per adattare il trattamento in base alle loro esigenze individuali.
- Stili di vita salutari: Mantenere uno stile di vita sano, che comprende una dieta equilibrata, l’evitare l’abuso di alcol e la gestione dello stress, può contribuire in modo significativo a gestire la psoriasi e a migliorare la prognosi complessiva.
Nel complesso, attraverso una diagnosi tempestiva, un trattamento adeguato e un’adeguata gestione a lungo termine, molte persone affette da psoriasi sono in grado di vivere una vita soddisfacente e funzionale.
Tuttavia, è fondamentale collaborare strettamente con un medico per sviluppare un piano di trattamento su misura e affrontare le sfide specifiche legate alla condizione individuale.
Clinica d’eccellenza a Milano per il trattamento della psoriasi
Nuovi sviluppi nella cura della psoriasi, Milano ospita IDE, una clinica all’avanguardia che fornisce trattamenti altamente specializzati per la cura definitiva della psoriasi.
La psoriasi è una malattia cronica della pelle che colpisce milioni di individui in tutto il mondo e può causare disagio mentale, infiammazione, eruzioni cutanee e prurito.
Le persone che soffrono di psoriasi ora hanno maggiori possibilità di trovare sollievo dai loro sintomi e migliorare la loro qualità complessiva della vita grazie ai recenti sviluppi della ricerca e all’introduzione di nuovi trattamenti all’avanguardia.
Le strutture mediche all’avanguardia del centro di trattamento psoriasi possono inoltre includere:
- Farmaci biologici e immunosoppressori: sono utilizzati nella terapia farmacologica mirata. Questi tipi di farmaci agiscono selettivamente sulle cellule e sulle molecole coinvolte nel processo infiammatorio. È stato dimostrato che queste terapie specializzate sono molto utili per alleviare i sintomi della psoriasi e migliorare l’aspetto della pelle che è afflitta dalla condizione.
- Terapia topica avanzata: la clinica fornisce terapie topiche avanzate come derivati della vitamina D, analoghi della vitamina A e retinoidi oltre ai tradizionali unguenti e creme a base di corticosteroidi. Questi prodotti farmaceutici sono stati sviluppati per avere più successo nel trattamento delle solite lesioni cutanee associate alla psoriasi.
- Fototerapia: come precedentemente menzionato, la clinica è dotata di una tecnologia di fototerapia all’avanguardia, che impiega determinate lunghezze d’onda della luce ultravioletta per inibire lo sviluppo delle cellule della pelle e ridurre l’infiammazione. Questa terapia può essere somministrata sotto forma di terapia a banda stretta (NB-UVB) o terapia PUVA (psoralene combinata con UVA).
La clinica comprende l’importanza del trattamento delle componenti emotive della psoriasi e fornisce assistenza psicologica e terapia ai pazienti affetti da questo spiacevole disturbo della pelle.
Di conseguenza, fornisce ai pazienti supporto psicologico e consulenza nel tentativo di aiutarli ad affrontare lo stress, la preoccupazione e la disperazione che potrebbero derivare dall’avere la condizione.
Chi soffre di psoriasi e cerca soluzioni terapeutiche specialistiche e all’avanguardia può considerare la clinica di Milano IDE come un punto di riferimento.
I pazienti affetti dalla psoriasi hanno accesso a terapie individualizzate presso questa clinica, che, grazie all’utilizzo delle più recenti scoperte scientifiche e alla presenza di uno staff di esperti altamente qualificati, può migliorare notevolmente la qualità della vita di ogni paziente.
Se stai cercando una clinica specializzata nel trattamento della psoriasi e risiedi a Milano o nella provincia, la clinica dermatologica IDE è l’opzione perfetta per ottenere le terapie più raffinate e moderne attualmente disponibili.
FAQ sulla Psoriasi
Tabella FAQ sulla psoriasi con domande frequenti e relative risposte riguardanti una delle patologie cutanee maggiormente diffuse.
| Domanda | Risposta |
|---|---|
| Cos’è la psoriasi? | È una malattia cronica autoimmune che causa un rapido accumulo di cellule della pelle, formando placche, squame e arrossamenti. |
| La psoriasi è contagiosa? | No, la psoriasi non è contagiosa. |
| Quali sono i sintomi principali? | Placche di pelle arrossata, squame argentate, prurito, dolore o bruciore nelle aree colpite. |
| Quanti tipi di psoriasi esistono? | Ci sono cinque tipi principali: placca, guttata, inversa, pustolosa e eritrodermica. |
| Cos’è la psoriasi a placche? | È il tipo più comune di psoriasi, caratterizzato da placche di pelle arrossata coperte da squame bianche o argentate. |
| Cos’è la psoriasi guttata? | È un tipo di psoriasi che si presenta con piccole lesioni a forma di goccia, spesso scatenate da infezioni come il mal di gola. |
| Cos’è la psoriasi inversa? | È una forma che colpisce aree pieghevoli del corpo, come ascelle, inguine e sotto il seno, causando lesioni rosse e lisce. |
| Cos’è la psoriasi pustolosa? | È una forma rara caratterizzata da pustole piene di pus che possono essere localizzate o diffuse. |
| Cos’è la psoriasi eritrodermica? | È una forma grave che causa arrossamenti estesi e desquamazione su gran parte del corpo, spesso con sintomi sistemici. |
| Quali sono le cause della psoriasi? | È causata da un malfunzionamento del sistema immunitario, spesso con una componente genetica e scatenanti ambientali. |
| Quali fattori scatenano la psoriasi? | Stress, infezioni, traumi cutanei, alcuni farmaci, cambiamenti climatici, eccessivo consumo di alcol e fumo. |
| La psoriasi è ereditaria? | Sì, la predisposizione genetica gioca un ruolo importante. |
| Come viene diagnosticata la psoriasi? | Attraverso un esame clinico e, in alcuni casi, una biopsia cutanea. |
| Qual è l’età di insorgenza della psoriasi? | Può comparire a qualsiasi età, ma spesso si manifesta tra i 15 e i 35 anni. |
| La psoriasi può andare in remissione? | Sì, ci possono essere periodi di remissione in cui i sintomi scompaiono o si attenuano. |
| Quali parti del corpo sono colpite più frequentemente? | Cuoio capelluto, gomiti, ginocchia, parte bassa della schiena, mani e piedi. |
| La psoriasi può colpire le unghie? | Sì, causando alterazioni come fossette, ispessimenti e distacco dell’unghia. |
| Che cos’è l’artrite psoriasica? | È una forma di artrite associata alla psoriasi che causa dolore, gonfiore e rigidità delle articolazioni. |
| Esiste una cura definitiva per la psoriasi? | No, ma ci sono trattamenti efficaci per gestire i sintomi. |
| Quali sono i trattamenti disponibili? | Creme topiche, fototerapia, farmaci sistemici e biologici. |
| Cosa sono i farmaci biologici? | Sono farmaci che agiscono sul sistema immunitario, bloccando specifiche molecole coinvolte nell’infiammazione. |
| La dieta può influenzare la psoriasi? | Sì, una dieta equilibrata e antinfiammatoria può migliorare i sintomi. |
| Il sole aiuta la psoriasi? | La luce solare può essere benefica, ma l’esposizione eccessiva può peggiorare i sintomi. |
| Lo stress può peggiorare la psoriasi? | Sì, lo stress è un fattore scatenante comune. |
| Quali creme sono utili per la psoriasi? | Creme a base di corticosteroidi, vitamina D, catrame e idratanti specifici. |
| La psoriasi può causare problemi psicologici? | Sì, può avere un impatto significativo sulla qualità della vita e sull’autostima. |
| Si può fare sport con la psoriasi? | Certamente, ma è importante evitare attività che irritano la pelle o causano traumi. |
| La psoriasi può peggiorare col freddo? | Sì, il clima freddo e secco tende a peggiorare i sintomi. |
| La psoriasi può essere causata da infezioni? | Sì, alcune infezioni come la faringite streptococcica possono scatenare la psoriasi, soprattutto la forma guttata. |
| È possibile prevenire la psoriasi? | Non si può prevenire completamente, ma si possono evitare fattori scatenanti per ridurre le riacutizzazioni. |
| Gli integratori sono utili per la psoriasi? | Alcuni, come vitamina D, omega-3 e zinco, possono aiutare, ma è importante consultare il medico. |
| Si può fare la doccia con la psoriasi? | Sì, ma è meglio usare acqua tiepida, saponi delicati e idratare la pelle dopo. |
| La psoriasi colpisce gli occhi? | Raramente, ma può causare infiammazioni come l’uveite. |
| Si può tingere i capelli con la psoriasi del cuoio capelluto? | Sì, ma è importante scegliere prodotti delicati e fare attenzione alle aree sensibili. |
| La psoriasi può colpire i bambini? | Sì, anche se è meno comune rispetto agli adulti. |
| Le donne in gravidanza possono avere psoriasi? | Sì, e la condizione può migliorare, peggiorare o restare stabile durante la gravidanza. |
| La psoriasi influisce sulla fertilità? | Di solito no, ma lo stress associato può avere un impatto indiretto. |
| Le vaccinazioni influenzano la psoriasi? | Generalmente no, ma è importante consultare il medico prima di vaccinarsi. |
| Quali sono le complicanze della psoriasi? | Artrite psoriasica, malattie cardiovascolari, depressione e sindrome metabolica. |
| Esistono test genetici per la psoriasi? | Non sono disponibili test clinici standard, ma alcune mutazioni genetiche sono associate alla malattia. |
| Quanto dura una crisi di psoriasi? | Può durare settimane o mesi, a seconda della gravità e dei trattamenti. |
| Posso fumare se ho la psoriasi? | È sconsigliato, poiché il fumo può peggiorare la condizione. |
| Bere alcol peggiora la psoriasi? | Sì, l’alcol può influire negativamente sui sintomi. |
| I tatuaggi sono sicuri per chi ha la psoriasi? | I tatuaggi possono causare il fenomeno di Koebner, scatenando nuove lesioni psoriasiche. |
| Qual è il miglior trattamento per la psoriasi? | Dipende dalla gravità e dal tipo: può includere creme, fototerapia o farmaci sistemici. |
| La psoriasi può regredire completamente? | I sintomi possono scomparire per periodi, ma la malattia tende a essere cronica. |
| Come influisce la psoriasi sulla qualità della vita? | Può causare disagio fisico, isolamento sociale e problemi psicologici. |
| Esiste una relazione tra psoriasi e malattie cardiovascolari? | Sì, le persone con psoriasi hanno un rischio maggiore di malattie cardiache. |
| La fototerapia è efficace? | Sì, è uno dei trattamenti più comuni ed efficaci per la psoriasi moderata o grave. |
| Come si gestisce la psoriasi nel quotidiano? | Evitare i fattori scatenanti, seguire i trattamenti prescritti, mantenere la pelle idratata e adottare uno stile di vita sano. |
- Acne Estivale (Acne Estiva)
- Ipoidrosi
- Trauma Ungueale
- Tinea Barbae
- Nevo Atipico
- Nevo Combinato
- Sindrome di Churg-Strauss
- Linee di Beau
- Angioleiomioma
- Malattia di Addison
- Disidratazione Cutanea
- Lupus Pernio
- Fenomeno di Koebner
- Fascite Sottocutanea
- Eczema Nummulare
- Sindrome di DRESS
- Flittene
- Macule Cutanee
- Criptococcosi Cutanea
- Iperplasia Sebacea
- Sindrome di Henoch-Schönlein
- Ipotricosi
- Escoriazione della Pelle
- Carcinoma Sebaceo
- Sindrome di Schnitzler
- Liposarcoma
- Linfoadenopatia
- Cutis Laxa
- Angiofibroma
- Infezioni da Stafilococco
- Lichen Simplex Cronico
- Iperlassità Cutanea
- Kerion
- Aplasia Cutis Congenita (ACC)
- Linfoma non Hodgkin
- Pseudo Alopecia Areata di Brocq
- Ittero Cutaneo
- Eczema Vaccinatum
- Brufoli
- Linfadenite
- Lesioni Cutanee
- Sarcoma di Kaposi
- Reazioni Cutanee Avverse da Farmaco
- Sindrome di Gardner
- Eruzioni Cutanee
- Tricoepitelioma
- Sindrome di Netherton
- Fissurazioni Cutanee
- Artrite Psoriasica
- Ischemia Cutanea