Dermatofibroma
Il dermatofibroma è una piccola formazione benigna rilevata variamente pigmentata, dura, che può comparire in qualsiasi parte del corpo, ma più frequente agli arti inferiori.
Tra le possibili cause piccoli traumi quali la punture d’insetto.
La lesione del dermatofibroma è in genere asintomatica.
Il dermatofibroma è una lesione benigna della pelle che si sviluppa a partire dalle cellule del derma, il tessuto connettivo della pelle.
Questa condizione è chiamata anche “fibroma della pelle” o “fibroma cutaneo”.
Il dermatofibroma è una formazione cutanea molto comune negli adulti, ma non è cancerosa, quindi relativamente preoccupante a livello medico, anche se è sempre consigliabile un’indagine e diasgnosi accurate.
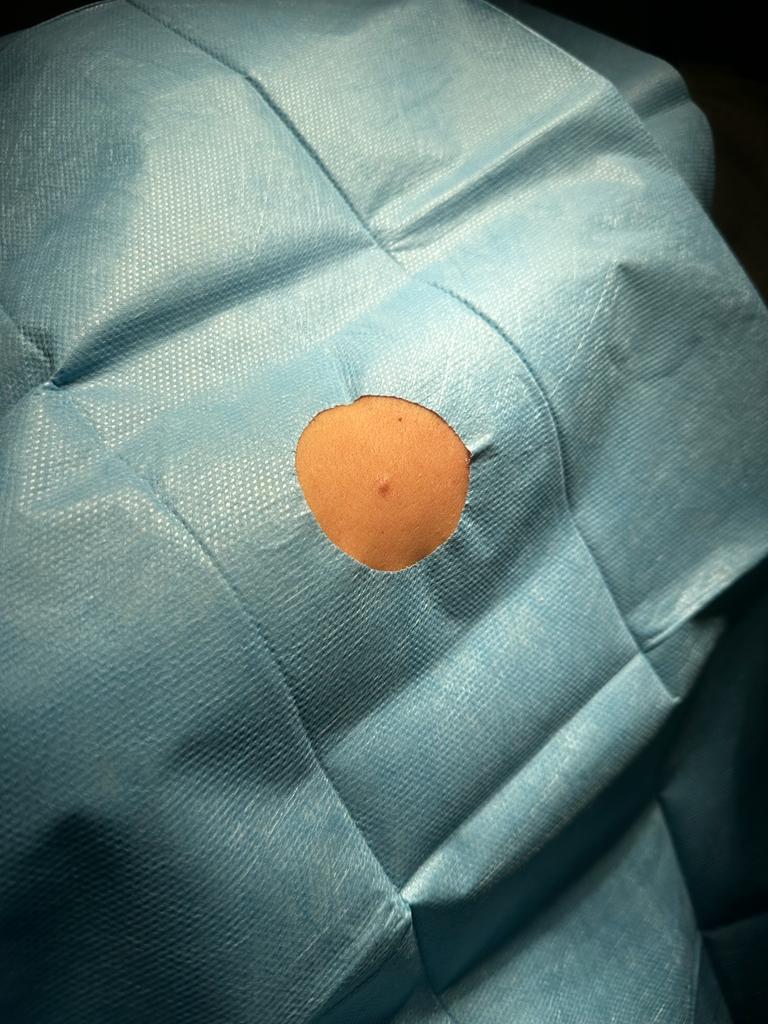
Queste lesioni cutanee del dermatofibroma si presentano come piccole protuberanze sulla pelle di colore rosa, marrone o rosso.
In genere hanno un diametro di pochi millimetri, ma a volte possono arrivare an un centimetro.
Il dermatofibroma è solitamente di consistenza dura e può rimanere attaccato alla pelle.
Indice dei Contenuti della Pagina
ToggleDove è solito apparire il dermatofibroma?
I dermatofibromi sono più comuni sugli arti inferiori, in particolare sulle gambe; tuttavia, possono anche apparire in altre parti del corpo, come le braccia, il tronco o il viso.
Possono apparire singolarmente o in gruppi, e possono essere dolorosi o pruriginosi.
Tuttavia, la maggior parte delle volte non mostrano sintomi.
Da cosa può nascere il dermatofibroma?
Si ritiene che il dermatofibroma possa essere il risultato di una reazione infiammatoria o di un trauma locale, come un’iniezione, un graffio o una puntura di insetto.
Tuttavia, la causa esatta del dermatofibroma non è ancora completamente chiara.
Non è comunque una lesione causata da un’infezione né contagiosa.
Presso il centro della cura del dermatofibroma IDE, un dermatologo a Milano definisce in genere il dermatofibroma attraverso un esame visivo e una palpazione delle lesioni.
Sintomi del Dermatofibroma
Il dermatofibroma è una lesione cutanea benigna che si presenta principalmente sotto forma di piccoli noduli solidi sulla pelle.
I sintomi del dermatofibroma sono variabili e possono includere:
- Noduli duri e fissi: I dermatofibromi si manifestano principalmente come piccoli noduli solidi e ben definiti sulla pelle. Questi noduli hanno dimensioni tipicamente comprese tra 0,5 e 1 cm di diametro, sebbene in alcuni casi possano raggiungere dimensioni leggermente superiori. La consistenza di un dermatofibroma è uno degli aspetti distintivi di questa lesione: al tatto, il nodulo appare duro e compatto, simile alla sensazione di toccare un grumo o un piccolo chicco sottopelle. Questo aspetto è dovuto alla presenza di un denso accumulo di fibroblasti e tessuto fibroso all’interno della lesione, che conferisce al dermatofibroma la sua caratteristica consistenza solida. Questo tipo di nodulo è solitamente mobile rispetto ai tessuti sottostanti, ma fissato alla pelle, il che significa che non si muove liberamente sotto la pressione delle dita, a differenza di altre lesioni cutanee più morbide o di cisti.
- Colorazione variabile: La colorazione del dermatofibroma può variare notevolmente, rendendo a volte difficile la sua diagnosi senza un esame approfondito. Generalmente, i dermatofibromi presentano una colorazione che spazia dal marrone chiaro al rosso scuro, ma non è raro che possano apparire anche di color rosa, viola o addirittura giallastri. La variazione di colore dipende da diversi fattori, tra cui la profondità del pigmento nella pelle, l’esposizione al sole e la durata della lesione. In molti casi, il dermatofibroma ha un aspetto più scuro rispetto alla pelle circostante, creando un contrasto che può attirare l’attenzione. Tuttavia, questa colorazione può cambiare nel tempo, diventando più scura o più chiara, specialmente se la lesione è soggetta a traumi ripetuti o a esposizione solare. Questa variabilità cromatica è importante da riconoscere per evitare confusione con altre lesioni cutanee, come i nevi o i melanomi.
- Sensibilità e prurito: Molti dermatofibromi sono completamente asintomatici, il che significa che non causano alcun dolore o fastidio al paziente. Tuttavia, in alcune situazioni, soprattutto se il dermatofibroma è localizzato in aree del corpo che sono frequentemente soggette a sfregamento, come le gambe (a causa dei pantaloni stretti o delle calze) o le ascelle, la lesione può diventare sensibile o pruriginosa. Il prurito può variare da lieve a moderato e può essere particolarmente fastidioso durante la rasatura o se il dermatofibroma viene irritato da indumenti stretti o ruvidi. In alcuni casi, l’irritazione costante può anche portare a un’infiammazione della lesione, rendendola dolorosa al tatto. Questa sensibilità può indurre il paziente a grattarsi, il che può peggiorare la situazione e portare a ulteriori irritazioni o, in rari casi, a infezioni se la pelle viene lacerata. Nonostante questi sintomi possano essere fastidiosi, è importante ricordare che il dermatofibroma rimane una lesione benigna.
- Depressione centrale: Una caratteristica distintiva del dermatofibroma è la presenza di una depressione centrale, visibile quando la lesione viene compressa lateralmente tra le dita. Questo fenomeno, noto come “dimpling” o effetto di infossamento, è causato dalla struttura interna del dermatofibroma, in cui il centro della lesione è leggermente più affossato rispetto ai margini. Quando si applica pressione ai lati del dermatofibroma, la parte centrale si abbassa leggermente, creando una piccola depressione. Questo segno clinico è un utile indicatore per i dermatologi, poiché aiuta a differenziare il dermatofibroma da altre lesioni cutanee che non presentano questo effetto, come i nevi o le verruche. Il dimpling è una manifestazione tipica del tessuto fibroso denso e della componente cellulare presente all’interno del dermatofibroma, che reagisce in modo caratteristico alla pressione. Questo segno può essere particolarmente utile durante un esame clinico, fornendo un’ulteriore conferma visiva della diagnosi.
- Localizzazione frequente: I dermatofibromi tendono a svilupparsi più comunemente su aree del corpo che sono esposte o soggette a piccoli traumi. Le zone più frequentemente interessate includono le gambe, le braccia e la schiena, dove la pelle è spesso soggetta a piccoli traumi quotidiani, come punture di insetti, graffi o altre lesioni minori. La predisposizione per queste aree è probabilmente dovuta alla risposta del tessuto fibroso della pelle a tali traumi, che può innescare la formazione del dermatofibroma. Inoltre, i dermatofibromi sono più comuni nelle donne rispetto agli uomini e tendono a comparire più frequentemente in età adulta, anche se possono manifestarsi a qualsiasi età. Sebbene possano apparire ovunque sul corpo, la loro localizzazione su aree più esposte o sollecitate meccanicamente rende queste lesioni particolarmente visibili e, talvolta, problematiche, soprattutto se si trovano in punti che interferiscono con l’abbigliamento o con altre attività quotidiane.
Cause del Dermatofibroma
Le cause esatte della formazione dei dermatofibromi non sono completamente comprese, ma esistono alcuni fattori noti che possono contribuire al loro sviluppo:
- Reazioni a traumi cutanei: Una delle teorie più accettate sulla formazione dei dermatofibromi è che essi siano una risposta della pelle a un trauma precedente. Questo trauma può essere di vario tipo, come una puntura d’insetto, una scheggia che penetra nella pelle, un graffio o altre lesioni minori. In molti casi, la pelle reagisce a questi insulti con una proliferazione anormale di fibroblasti, le cellule responsabili della produzione di collagene e di altre componenti del tessuto connettivo. Questa proliferazione può portare alla formazione di un nodulo fibrotico, che è essenzialmente una cicatrice ipertrofica. I traumi cutanei che possono indurre la formazione di un dermatofibroma non devono necessariamente essere gravi; anche una lesione apparentemente insignificante può innescare questo processo. L’importante ruolo del trauma nella patogenesi del dermatofibroma è ulteriormente supportato dal fatto che queste lesioni tendono a comparire in aree del corpo frequentemente esposte a traumi, come le gambe e le braccia.
- Fattori genetici: Sebbene non sia stata identificata una predisposizione genetica specifica per i dermatofibromi, alcune osservazioni suggeriscono che l’ereditarietà potrebbe giocare un ruolo nel loro sviluppo. Ad esempio, in alcune famiglie, più membri possono presentare dermatofibromi, suggerendo una possibile componente genetica. Tuttavia, il gene o i geni specifici responsabili non sono stati ancora identificati. Questa predisposizione genetica potrebbe rendere alcune persone più suscettibili alla formazione di dermatofibromi in risposta a traumi cutanei o ad altri stimoli ambientali. Inoltre, varianti genetiche che influenzano la risposta immunitaria della pelle o la sua capacità di riparazione potrebbero predisporre un individuo alla formazione di queste lesioni. Nonostante ciò, la componente genetica dei dermatofibromi rimane un’area di ricerca aperta, e ulteriori studi sono necessari per chiarire il ruolo esatto della genetica nella loro patogenesi.
- Condizioni autoimmuni: Le persone con determinate condizioni autoimmuni, come il lupus eritematoso sistemico o la sclerosi multipla, o con un sistema immunitario compromesso, possono avere una maggiore predisposizione alla formazione di dermatofibromi. In questi casi, il sistema immunitario può rispondere in modo anomalo a traumi cutanei minori, portando a un’eccessiva proliferazione di fibroblasti e alla formazione di noduli fibrotici. La risposta infiammatoria cronica, comune nelle condizioni autoimmuni, può contribuire alla formazione e alla persistenza di queste lesioni. Questa ipotesi è supportata dal fatto che i dermatofibromi spesso si formano in aree del corpo soggette a infiammazione o lesioni ripetute, suggerendo che un sistema immunitario iperattivo o disfunzionale possa essere un fattore contribuente.
- Infezioni virali: Alcuni ricercatori hanno ipotizzato che infezioni virali, come quelle causate dal papillomavirus umano (HPV), potrebbero innescare la formazione di dermatofibromi. Sebbene questa associazione non sia stata definitivamente confermata, il ruolo potenziale delle infezioni virali nella patogenesi dei dermatofibromi è interessante. I virus, in particolare quelli che infettano le cellule della pelle, possono indurre una risposta infiammatoria che porta alla proliferazione dei fibroblasti e alla formazione di noduli fibrotici. Tuttavia, gli studi che esplorano questa possibilità sono limitati, e ulteriori ricerche sono necessarie per determinare se le infezioni virali giocano un ruolo diretto o indiretto nella formazione dei dermatofibromi.
- Fattori ormonali: È stato osservato che i dermatofibromi sono più comuni nelle donne rispetto agli uomini, suggerendo un possibile ruolo dei fattori ormonali nel loro sviluppo. Questo potrebbe essere legato ai cambiamenti ormonali che si verificano durante la pubertà, la gravidanza o la menopausa, che possono influenzare la pelle e la sua risposta ai traumi. Gli ormoni come gli estrogeni possono alterare la funzione dei fibroblasti e la produzione di collagene, contribuendo alla formazione di dermatofibromi. Tuttavia, l’esatto meccanismo ormonale che potrebbe contribuire alla formazione di queste lesioni non è ancora ben compreso, e sono necessari ulteriori studi per chiarire il ruolo degli ormoni nella patogenesi dei dermatofibromi.
Dermatofibromatosi: la patologia rara dei numerosi Dermatofibromi
La dermatofibromatosi è una condizione dermatologica rara e complessa che si distingue dal dermatofibroma per la sua diffusione e per le implicazioni cliniche più ampie.
Per comprendere meglio la dermatofibromatosi, è utile analizzare le sue caratteristiche principali, i sintomi, le cause e le differenze rispetto al dermatofibroma.
La dermatofibromatosi è caratterizzata dalla presenza di numerosi dermatofibromi, che come abbiamo visto sono lesioni cutanee benigne composte da un accumulo di fibroblasti e altre cellule del tessuto connettivo.
Queste molteplici lesioni nella Dermatofibromatosi si sviluppano tipicamente in una varietà di localizzazioni sulla pelle e possono variare in numero e dimensione.
La condizione può manifestarsi in due forme principali:
- come una forma isolata, dove i dermatofibromi sono numerosi ma non necessariamente associati ad altre condizioni sistemiche,
- e come una forma sindromica, in cui è associata a malattie genetiche o sistemiche più complesse.
Dermatofibromatosi e Dermatofibroma: Differenze Principali
1. Numero e Distribuzione delle Lesioni
Il dermatofibroma è una lesione singola e benigna, solitamente di dimensioni comprese tra 0,5 e 1 cm. Appare come un nodulo duro e di colore variabile, che può essere marrone, rossastro o di colore simile alla pelle circostante. È prevalentemente localizzato su braccia e gambe.
La dermatofibromatosi, al contrario, è caratterizzata dalla presenza di numerosi dermatofibromi, spesso distribuiti su tutto il corpo. La condizione può presentarsi con un’ampia varietà di lesioni che possono variare notevolmente per dimensioni e numero. I pazienti con dermatofibromatosi possono avere decine o persino centinaia di dermatofibromi.
2. Associazione con Altre Condizioni
Il dermatofibroma è generalmente considerato un’entità isolata senza associazioni con altre malattie. È spesso una manifestazione sporadica e benigna.
La dermatofibromatosi, invece, può essere associata a condizioni genetiche o sistemiche più complesse. Un esempio è la neurofibromatosi di tipo 1 (NF1), una malattia genetica che può presentarsi con una varietà di manifestazioni cutanee, tra cui numerosi dermatofibromi. Altre condizioni sindromiche associate possono includere la sindrome di Gardner e la sindrome di Cowden.
3. Aspetti Clinici e Sintomi
I dermatofibromi sono solitamente asintomatici, ma possono essere sensibili al tatto o pruriginosi in alcuni casi. Non tendono a causare problemi significativi e sono spesso individuati incidentalmente durante esami dermatologici.
La dermatofibromatosi può essere più problematica dal punto di vista clinico. La presenza di numerosi dermatofibromi può causare preoccupazione estetica e, in alcuni casi, può essere accompagnata da sintomi sistemici legati alla condizione sottostante. La diagnosi di dermatofibromatosi può richiedere un’accurata valutazione clinica e, talvolta, una valutazione genetica se è sospettata un’associazione con una malattia genetica.
4. Diagnosi
La diagnosi di un dermatofibroma è solitamente basata su un esame clinico e una biopsia cutanea, che conferma la presenza di un accumulo di fibroblasti nel derma. I dermatofibromi hanno una caratteristica apparente che aiuta nella diagnosi, e la loro struttura può essere confermata attraverso l’analisi istologica.
Per la dermatofibromatosi, la diagnosi può essere più complessa e può richiedere una valutazione completa per escludere o confermare la presenza di malattie sistemiche o genetiche. Una biopsia cutanea può essere utilizzata per confermare la presenza di dermatofibromi multipli, ma può essere necessario eseguire ulteriori indagini per identificare eventuali condizioni associate. È fondamentale effettuare una valutazione completa del paziente, che può includere una storia medica dettagliata e, se necessario, un’analisi genetica.
5. Trattamento e Gestione
Il trattamento dei dermatofibromi singoli è solitamente limitato, e può includere l’asportazione chirurgica se le lesioni sono sintomatiche o per motivi estetici. In molti casi, non è necessario alcun trattamento, e le lesioni rimangono stabili nel tempo senza ulteriori interventi.
La dermatofibromatosi richiede una gestione più complessa, in particolare se è associata a condizioni sistemiche o genetiche. La gestione può includere l’asportazione delle lesioni per alleviare i sintomi o per scopi estetici. Inoltre, è fondamentale trattare la condizione sottostante se presente, e il follow-up regolare può essere necessario per monitorare l’evoluzione della malattia e per gestire eventuali complicazioni.
Dermatofibromatosi nello specifico
La dermatofibromatosi rappresenta una forma più complessa e diffusa della condizione benigna nota come dermatofibroma.
Sebbene entrambe le condizioni siano caratterizzate dalla presenza di lesioni cutanee benigne, la dermatofibromatosi è distinta per la sua diffusione e per la possibilità di essere associata a condizioni sistemiche o genetiche più gravi.
La comprensione delle differenze tra dermatofibroma e dermatofibromatosi è fondamentale per una diagnosi accurata e una gestione appropriata, che può variare notevolmente a seconda della complessità della condizione e della sua associazione con altre malattie.
Dermatofibromatosi di tipo 1: che cos’è esattamente?
La dermatofibromatosi di tipo 1, nota anche come neurofibromatosi di tipo 1 con dermatofibromatosi, è una condizione rara e complessa che combina le caratteristiche della dermatofibromatosi con i segni e i sintomi della neurofibromatosi di tipo 1 (NF1).
Questo disordine genetico provoca la formazione di molteplici dermatofibromi, lesioni cutanee benigne, che possono essere accompagnati da altre manifestazioni cliniche tipiche della NF1.
- Definizione e Caratteristiche: La dermatofibromatosi di tipo 1 è una variante della NF1 in cui i pazienti sviluppano un numero elevato di dermatofibromi. I dermatofibromi sono tumori benigni della pelle che derivano dalle cellule del tessuto connettivo e si presentano come noduli duri e ben definiti sulla superficie della pelle. La dermatofibromatosi si distingue dalla forma più comune della NF1 principalmente per la sua manifestazione predominante di dermatofibromi.
- Origine Genetica: La dermatofibromatosi di tipo 1 è causata da mutazioni nel gene NF1, lo stesso gene che causa la neurofibromatosi di tipo 1. Questo gene, situato sul cromosoma 17, è responsabile della produzione di neurofibromina, una proteina che regola la crescita cellulare. La mutazione nella NF1 porta alla proliferazione incontrollata delle cellule nervose e alla formazione di tumori benigni, tra cui i dermatofibromi.
- Manifestazioni Cutanee: I segni cutanei caratteristici includono la formazione di numerosi dermatofibromi, che possono apparire su diverse aree del corpo. Questi noduli sono tipicamente di colore marrone e possono variare in dimensione. A differenza dei dermatofibromi isolati, che sono solitamente singoli e localizzati, la dermatofibromatosi di tipo 1 implica la presenza di molteplici lesioni, che possono coprire ampie aree della pelle.
- Manifestazioni Sistemiche e Neurologiche: Oltre ai dermatofibromi, i pazienti con dermatofibromatosi di tipo 1 possono presentare altri segni della NF1, come macchie caffè-latte, neurofibromi cutanei e sottocutanei, e problemi neurologici come deficit cognitivi e difficoltà di apprendimento. La malattia può influenzare anche le ossa, causando anomalie come la scoliosi o la displasia della tibia.
- Diagnosi: La diagnosi di dermatofibromatosi di tipo 1 è basata su criteri clinici e genetici. Il dermatologo esamina i segni cutanei e, se necessario, esegue una biopsia per confermare la presenza di dermatofibromi. La conferma genetica può includere test per identificare mutazioni nel gene NF1. La diagnosi è spesso supportata dalla presenza di segni classici della NF1, come le macchie caffè-latte e i neurofibromi.
- Gestione e Trattamento: La gestione della dermatofibromatosi di tipo 1 comporta il trattamento dei dermatofibromi e la gestione dei sintomi associati alla NF1. I trattamenti possono includere escissione chirurgica per rimuovere i dermatofibromi problematici, laserterapia per trattare lesioni superficiali e terapie sistemiche per gestire complicazioni neurologiche e ossee. La gestione della NF1 associata può richiedere un approccio multidisciplinare per affrontare tutte le manifestazioni della malattia.
- Prognosi e Follow-up: La prognosi per i pazienti con dermatofibromatosi di tipo 1 varia in base alla gravità dei sintomi e alla risposta ai trattamenti. Sebbene non esista una cura definitiva, la condizione può essere gestita efficacemente con un trattamento adeguato e un monitoraggio regolare. Il follow-up è essenziale per monitorare la crescita dei dermatofibromi e per gestire eventuali complicazioni a lungo termine.
In sintesi, la dermatofibromatosi di tipo 1 è una variante della neurofibromatosi di tipo 1 caratterizzata dalla proliferazione di numerosi dermatofibromi.
La condizione richiede una gestione integrata che affronti sia le lesioni cutanee che le altre manifestazioni cliniche della NF1.
La diagnosi precoce, il trattamento personalizzato e il monitoraggio continuo sono fondamentali per migliorare la qualità della vita dei pazienti e gestire efficacemente la malattia.
Il Dermatofibroma è Pericoloso?
Il dermatofibroma è generalmente considerato una lesione benigna e non è pericoloso per la salute.
Ma ci sono alcune considerazioni importanti da fare:
- Benignità: Il dermatofibroma è una crescita benigna della pelle, il che significa che non è canceroso e non si trasforma in un tumore maligno. Questo lo distingue da altre lesioni cutanee che possono avere potenziale maligno, come i nevi atipici o i melanomi. La benignità del dermatofibroma è confermata da studi istologici che mostrano la presenza di fibroblasti e tessuto fibroso denso, senza segni di atipia cellulare o malignità. Non rappresenta un rischio per la vita e non si diffonde ad altre parti del corpo. Tuttavia, poiché altre lesioni cutanee più gravi possono presentarsi in modo simile, è essenziale che un dermatologo confermi la diagnosi per escludere la possibilità di altre condizioni cutanee maligne.
- Stabilità: Una volta formato, il dermatofibroma tende a rimanere stabile in termini di dimensioni e colore. Nonostante possa ingrandirsi leggermente o cambiare colore nel tempo, queste variazioni sono generalmente minime e non indicano una trasformazione maligna. La stabilità del dermatofibroma è un altro indicatore della sua benignità. Tuttavia, in rari casi, il dermatofibroma può aumentare di dimensioni o cambiare colore, il che potrebbe essere motivo di preoccupazione per il paziente. Anche se queste variazioni sono solitamente innocue, è consigliabile monitorare regolarmente la lesione e consultare un dermatologo se si notano cambiamenti significativi.
- Sintomi associati: Sebbene il dermatofibroma non sia pericoloso, può causare sintomi fastidiosi, soprattutto se localizzato in aree soggette a sfregamento, come le gambe, le braccia o il tronco. Il prurito o la sensibilità nella zona del dermatofibroma sono sintomi comuni, che possono essere accentuati dall’irritazione dovuta ai vestiti o ad altre attività quotidiane. In rari casi, il dermatofibroma può infiammarsi o ulcerarsi, specialmente se sottoposto a traumi ripetuti o se localizzato in aree soggette a pressione. Queste complicazioni sono generalmente minori e facilmente gestibili con trattamenti topici o, in casi più gravi, con la rimozione della lesione.
- Diagnosi differenziale: È importante che il dermatofibroma venga correttamente diagnosticato da un dermatologo, poiché altre condizioni cutanee, inclusi alcuni tipi di tumori della pelle, possono presentare sintomi simili. Ad esempio, il melanoma, un tipo di cancro della pelle, può presentarsi come un nodulo pigmentato che può essere confuso con un dermatofibroma. Se un dermatofibroma presenta cambiamenti atipici, come una crescita rapida, ulcerazione o sanguinamento, potrebbe essere necessario un esame più approfondito, come una biopsia, per escludere altre patologie. La diagnosi differenziale è essenziale per garantire che il paziente riceva un trattamento adeguato e per evitare diagnosi errate che potrebbero portare a complicazioni.
- Estetica e comfort: Sebbene non sia pericoloso, il dermatofibroma può essere percepito come antiestetico, soprattutto se localizzato in aree visibili del corpo, come il viso, le braccia o le gambe. Questa percezione estetica può influenzare il comfort e l’autostima del paziente, portandolo a optare per la rimozione della lesione. Inoltre, se il dermatofibroma si trova in un’area del corpo soggetta a frequente irritazione o trauma, come la linea della cintura o sotto i reggiseni, può causare disagio. In questi casi, molti pazienti scelgono di rimuovere il dermatofibroma non solo per motivi estetici, ma anche per migliorare il comfort quotidiano.
Tipologie di Dermatofibroma
Il dermatofibroma è generalmente classificato come una singola entità, ma esistono alcune variazioni nella presentazione clinica che possono essere considerate tipologie differenti.
Le principali varianti sono:
- Dermatofibroma classico: Questa è la forma più comune di dermatofibroma, che si presenta come un piccolo nodulo duro, spesso di colore marrone, rosso o carne, situato principalmente su gambe, braccia o schiena. Ha una consistenza solida e può mostrare la tipica depressione centrale quando viene compresso lateralmente. Il dermatofibroma classico è caratterizzato da una proliferazione di fibroblasti e tessuto fibroso, che conferisce alla lesione la sua caratteristica durezza. Sebbene possa variare in colore e dimensione, il dermatofibroma classico rimane generalmente stabile nel tempo e non rappresenta un rischio significativo per la salute.
- Dermatofibroma atipico: In rari casi, il dermatofibroma può presentarsi con caratteristiche atipiche, come una dimensione maggiore (superiore a 1 cm), un colore irregolare o margini meno definiti. Il dermatofibroma atipico può avere un aspetto simile a quello di lesioni più gravi, come il dermatofibrosarcoma protuberans, un tumore cutaneo maligno. Per questo motivo, il dermatofibroma atipico può richiedere un esame istologico per escludere altre patologie cutanee. L’esame istologico può rivelare una maggiore proliferazione di fibroblasti, con cellule di forma e dimensioni variabili, che possono rendere la diagnosi più complessa. Sebbene sia ancora considerato benigno, il dermatofibroma atipico richiede un monitoraggio più attento.
- Dermatofibroma sclerotico: Questo tipo di dermatofibroma è caratterizzato da una consistenza particolarmente dura e da un aspetto più bianco o giallastro rispetto alla variante classica. La lesione può apparire come un piccolo nodulo ipopigmentato o leggermente traslucido, con una superficie liscia o leggermente rugosa. Il dermatofibroma sclerotico è meno comune e può essere confuso con altre lesioni cutanee, come le cicatrici ipertrofiche o i lipomi, a causa della sua consistenza e del colore insoliti. L’esame istologico rivela una densa sclerosi del tessuto fibroso, con poche cellule infiammatorie. Questo tipo di dermatofibroma tende a essere più stabile e meno incline a cambiamenti nel tempo rispetto ad altre varianti.
- Dermatofibroma con cambiamenti lipidici: Alcuni dermatofibromi possono contenere aree con accumulo di grasso (lipidi), che conferiscono alla lesione un aspetto leggermente diverso, spesso con un colore più giallastro. Questi cambiamenti non alterano la benignità della lesione, ma possono influenzare la sua diagnosi, poiché possono far sembrare il dermatofibroma simile ad altre condizioni cutanee, come il xantoma o il lipoma. La presenza di lipidi all’interno del dermatofibroma può anche rendere la lesione più morbida al tatto rispetto ad altre varianti. Questo tipo di dermatofibroma è raro e può richiedere un esame istologico per confermare la diagnosi.
- Dermatofibroma multiplo: Sebbene il dermatofibroma sia solitamente una lesione singola, alcune persone possono sviluppare più dermatofibromi in diverse parti del corpo. Questo è particolarmente comune in individui con una predisposizione genetica o con condizioni autoimmuni, come il lupus eritematoso sistemico o l’HIV. Nei casi di dermatofibromi multipli, è importante monitorare le lesioni per escludere altre patologie cutanee associate, come il dermatofibrosarcoma protuberans o le metastasi cutanee. Sebbene i dermatofibromi multipli siano generalmente benigni, la loro presenza può essere un segnale di un problema sottostante che richiede una valutazione medica approfondita.
Altri Nomi del Dermatofibroma
Il dermatofibroma è conosciuto con diversi nomi, a seconda del contesto clinico o della lingua, i nomi alternativi più comuni sono:
- Istiocitoma fibroso: Questo è il termine medico che descrive il dermatofibroma in base alla sua composizione istologica. Il termine “istocitoma” si riferisce alla proliferazione di istiociti, un tipo di cellula del sistema immunitario che si trova nella pelle, mentre “fibroso” indica la presenza predominante di tessuto fibroso all’interno della lesione. Questo nome sottolinea la natura cellulare e strutturale del dermatofibroma, che è caratterizzato da un’abbondanza di fibroblasti e istiociti in un contesto di tessuto connettivo denso.
- Fibroma istiocitico: Questo termine è talvolta usato per descrivere il dermatofibroma, enfatizzando la componente fibrosa e istiocitica della lesione. Il termine “fibroma” indica una proliferazione benigna di tessuto fibroso, mentre “istiocitico” si riferisce alla presenza di cellule infiammatorie che partecipano alla risposta immunitaria locale. Questo nome è spesso utilizzato in contesti clinici per evidenziare la natura benigna e non neoplastica del dermatofibroma.
- Nodulo dermatofibroso: Un altro termine che può essere usato per descrivere la natura nodulare del dermatofibroma è “nodulo dermatofibroso”. Questo termine è descrittivo e si concentra sull’aspetto fisico della lesione, che appare come un piccolo nodulo solido sulla superficie della pelle. La descrizione “dermatofibroso” riflette la composizione fibrosa del nodulo, che è tipica di questa lesione cutanea.
- Fibroma della pelle: Sebbene meno specifico, questo termine viene talvolta utilizzato in contesti non medici per descrivere genericamente un dermatofibroma. Il termine “fibroma” è un termine generico che si riferisce a qualsiasi lesione benigna composta principalmente da tessuto fibroso. Quando viene utilizzato in riferimento al dermatofibroma, “fibroma della pelle” descrive semplicemente la natura benigna e fibrosa della lesione, senza entrare nei dettagli istologici o clinici.
- Lentigo maligna (erroneamente): A volte, in modo errato, un dermatofibroma può essere confuso con una lentigo maligna, che è una forma di melanoma in situ. Questo errore diagnostico può avvenire perché entrambe le lesioni possono presentarsi come macchie pigmentate sulla pelle, sebbene la lentigo maligna abbia un potenziale maligno, mentre il dermatofibroma è completamente benigno. Questo sottolinea l’importanza di una diagnosi corretta da parte di un dermatologo, che può distinguere tra queste lesioni attraverso l’esame clinico e, se necessario, una biopsia cutanea.
Clinica IDE: Visita e Diagnosi del Dermatofibroma a Milano
La diagnosi del dermatofibroma è generalmente semplice e si basa su un esame clinico eseguito da un dermatologo.
Ad ogni modo in alcuni casi, possono essere necessari ulteriori esami per confermare la diagnosi e differenziare il dermatofibroma da altre lesioni cutanee.
Ecco come si svolge una tipica visita dermatologica per la diagnosi di un dermatofibroma presso la Clinica dermatologica IDE di Milano:
- Anamnesi dettagliata: Il dermatologo inizia la visita raccogliendo informazioni sulla storia clinica del paziente, incluse eventuali lesioni cutanee precedenti, traumi, o condizioni autoimmuni. Sarà anche importante sapere se la lesione è cresciuta, cambiata di colore o causato sintomi come prurito o dolore.
- Esame fisico: L’esame fisico è il passaggio più importante per la diagnosi del dermatofibroma. Il dermatologo esaminerà la lesione valutandone la dimensione, la consistenza, il colore e la profondità. La presenza della tipica depressione centrale quando il nodulo viene compresso tra le dita (segno del “dimpling”) è un indicatore chiave che suggerisce la diagnosi di dermatofibroma.
- Dermatoscopia: In alcuni casi, il dermatologo può utilizzare un dermatoscopio, uno strumento che consente una visione ingrandita della pelle, per esaminare meglio le caratteristiche della lesione. La dermatoscopia può aiutare a escludere altre lesioni come i nevi o i melanomi, che potrebbero avere un aspetto superficiale simile.
- Biopsia cutanea: Sebbene non sempre necessaria, una biopsia cutanea può essere eseguita se il dermatofibroma presenta caratteristiche atipiche, come una crescita rapida, cambiamenti di colore, o ulcerazione. La biopsia consiste nel prelevare un piccolo campione di tessuto dalla lesione per un esame istologico, che confermerà la diagnosi e aiuterà a escludere altre condizioni come il dermatofibrosarcoma protuberans, una forma rara di tumore della pelle.
- Diagnosi differenziale: Durante la visita, il dermatologo esperto effettuerà una diagnosi differenziale per escludere altre patologie cutanee che possono presentarsi con caratteristiche simili, come le verruche, i nevi melanocitici, i carcinomi basocellulari o i melanomi. Questo processo è essenziale per garantire una diagnosi accurata e un trattamento adeguato.
La visita presso la Clinica IDE di Milano inizia con un consulto approfondito in cui viene raccolta la storia medica del paziente.
Questo include una dettagliata anamnesi della lesione cutanea, inclusa la durata, i cambiamenti nel tempo e la presenza di eventuali sintomi associati.
Durante la visita, viene eseguito un esame fisico completo, con particolare attenzione alle lesioni cutanee sospette.
Il dermatologo esamina la lesione attraverso una valutazione visiva e al tatto, osservando caratteristiche come colore, forma e consistenza.
- Per una diagnosi accurata del dermatofibroma, il dermatologo può utilizzare la dermatoscopia, una tecnica non invasiva che consente di visualizzare le strutture cutanee sotto un ingrandimento e una luce speciali. Questo strumento aiuta a identificare caratteristiche specifiche dei dermatofibromi e a differenziarli da altre lesioni cutanee potenzialmente più gravi. In alcuni casi, per confermare la diagnosi, può essere necessario eseguire una biopsia cutanea. La biopsia comporta il prelievo di un campione di tessuto dalla lesione per l’analisi istologica, che permette di confermare la presenza di un dermatofibroma e di escludere altre patologie.
- Durante la visita, il dermatologo discute con il paziente le opzioni di trattamento disponibili, che possono includere l’osservazione, se la lesione è asintomatica e non presenta caratteristiche preoccupanti. Se il dermatofibroma è sintomatico, o se il paziente desidera rimuoverlo per motivi estetici, le opzioni terapeutiche comprendono l’escissione chirurgica. Questo intervento è generalmente eseguito in ambulatorio con anestesia locale e comporta la rimozione completa della lesione, riducendo il rischio di recidiva. In alcuni casi, può essere considerata l’uso di trattamenti più conservativi, come il laser o la crioterapia, a seconda della posizione e delle dimensioni della lesione.
La Clinica di dermatologia a Milano IDE si impegna a fornire un approccio personalizzato, garantendo che ogni paziente riceva una cura su misura in base alle sue esigenze specifiche.
Dopo l’intervento, è previsto un follow-up per monitorare la guarigione e assicurarsi che non ci siano complicazioni.
Il dermatologo fornisce indicazioni dettagliate per la cura post-operatoria e programmi di controllo regolari per verificare l’assenza di recidive o nuove lesioni.
Pertanto la Clinica IDE di Milano offre una valutazione completa e specializzata del dermatofibroma, utilizzando tecniche diagnostiche avanzate e opzioni di trattamento efficaci.
La visita presso la clinica include un’accurata anamnesi, esame fisico, dermatoscopia e, se necessario, biopsia cutanea.
Il trattamento può variare a seconda dei sintomi e delle preferenze del paziente, con opzioni che spaziano dall’osservazione all’escissione chirurgica.
Con un approccio personalizzato e un follow-up attento, la Clinica IDE si dedica a garantire il miglior risultato possibile per ogni paziente.
Istituto IDE: Trattamenti Dermatologici per Dermatofibroma a Milano
Il trattamento del dermatofibroma dipende dalla necessità del paziente di rimuovere la lesione per motivi estetici, di comfort o in caso di irritazione cronica.
Poiché il dermatofibroma è benigno, non è necessario rimuoverlo a meno che non causi fastidio.
Le principali opzioni di trattamento dermatologico erogate dall’Istituto di Dermatologia IDE di Milano sono:
- Osservazione e monitoraggio: In molti casi, il dermatofibroma non richiede alcun trattamento e può essere semplicemente monitorato per eventuali cambiamenti. Poiché è benigno, non rappresenta un rischio per la salute, e molti pazienti scelgono di non intervenire se la lesione non causa sintomi o fastidio.
- Crioterapia: La crioterapia utilizza l’azoto liquido per congelare la lesione, causando la distruzione del tessuto del dermatofibroma. Questa procedura è rapida e viene eseguita in ambulatorio, ma può lasciare una cicatrice ipopigmentata o una leggera depressione nella pelle dopo la guarigione. È più adatta per dermatofibromi di piccole dimensioni.
- Laserterapia: La rimozione laser è un’opzione moderna che utilizza un raggio laser per vaporizzare il tessuto del dermatofibroma. Questo metodo è preciso e minimamente invasivo, con un rischio ridotto di cicatrici. Tuttavia, la laserterapia può non essere adatta per dermatofibromi più profondi, poiché potrebbe non rimuovere completamente la lesione.
- Iniezioni di corticosteroidi: In alcuni casi, per ridurre l’infiammazione o la dimensione del dermatofibroma, il dermatologo può iniettare corticosteroidi direttamente nella lesione. Questo trattamento può ridurre temporaneamente il gonfiore e il prurito, ma non rimuove completamente la lesione.
- Trattamento topico: Sebbene non comune, in alcuni casi possono essere utilizzati trattamenti topici per ridurre l’irritazione o il prurito associati al dermatofibroma. Questi trattamenti possono includere creme a base di corticosteroidi o altre sostanze lenitive.
NELLO SPECIFICO:
I trattamenti dermatologici per il dermatofibroma presso l’Istituto dermatologico IDE di Milano, variano in base alla dimensione, alla posizione e ai sintomi della lesione.
La scelta del trattamento dipende anche dalle preferenze del paziente e dall’indicazione clinica fornita dal dermatologo.
Ecco un elenco più specifico delle principali opzioni terapeutiche disponibili presso IDE:
1. Osservazione: Per i dermatofibromi asintomatici e di dimensioni ridotte, una delle opzioni più comuni è l’osservazione. Questa strategia implica monitorare la lesione nel tempo senza intervenire, a meno che non ci siano cambiamenti significativi o sintomi insorgenti. La decisione di osservare è spesso presa se il dermatofibroma non causa fastidio e non presenta segni di malignità.
2. Escissione Chirurgica: L’escissione chirurgica è uno dei trattamenti più efficaci per rimuovere completamente un dermatofibroma. Questo intervento viene eseguito in ambulatorio sotto anestesia locale. Durante la procedura, il dermatologo rimuove la lesione e una piccola quantità di tessuto circostante per garantire che tutta la lesione sia stata eliminata. Questa opzione è spesso scelta per dermatofibromi sintomatici, di grandi dimensioni o per motivi estetici. La cicatrice risultante può variare in base alla dimensione e alla posizione della lesione.
3. Laserterapia: La laserterapia è un’opzione meno invasiva per il trattamento dei dermatofibromi. Utilizza un laser per vaporizzare o distruggere il tessuto della lesione. Questa tecnica può essere particolarmente utile per le lesioni più piccole e per i pazienti che desiderano minimizzare l’invasività del trattamento. Tuttavia, la laserterapia può richiedere più sessioni e non è sempre adatta per tutti i tipi di dermatofibromi.
4. Crioterapia: La crioterapia comporta l’uso di azoto liquido per congelare e distruggere il dermatofibroma. Questo trattamento può essere efficace per le lesioni più piccole e superficiali. La crioterapia può causare un certo grado di disagio e potrebbe richiedere più trattamenti per ottenere i risultati desiderati. Inoltre, potrebbe esserci un rischio di pigmentazione alterata nella zona trattata.
5. Elettrochirurgia: L’elettrochirurgia utilizza un’onda elettrica ad alta frequenza per bruciare e rimuovere il dermatofibroma. Questo metodo è particolarmente utile per le lesioni più piccole e può essere utilizzato in combinazione con cure post-operatorie minime. Tuttavia, come con altri trattamenti, c’è la possibilità di cicatrici o pigmentazione alterata.
6. Curettage: Il curettage è una procedura in cui il dermatologo utilizza uno strumento speciale chiamato curette per raschiare via il dermatofibroma. Questa tecnica può essere eseguita in combinazione con l’elettrochirurgia per migliorare i risultati. Il curettage è adatto per lesioni più superficiali e può richiedere un’adeguata gestione della ferita per evitare complicazioni.
7. Terapie Adjuvanti: In alcuni casi, possono essere utilizzate terapie adjuvanti per migliorare i risultati del trattamento principale. Questi possono includere l’uso di medicazioni speciali, pomate o farmaci topici per favorire la guarigione e minimizzare il rischio di complicazioni post-trattamento.
8. Monitoraggio: Dopo il trattamento, è fondamentale un follow-up regolare per monitorare la guarigione e verificare l’eventuale ricomparsa della lesione. Il dermatologo fornirà indicazioni specifiche per la cura post-operatoria e può raccomandare visite di controllo per assicurarsi che la lesione non ritorni e che la cicatrice guarisca correttamente.
Dunque i trattamenti dermatologici per il dermatofibroma comprendono una varietà di opzioni, ciascuna con i propri vantaggi e limitazioni.
La scelta del trattamento dipende dalle caratteristiche della lesione, dai sintomi e dalle preferenze del paziente.
L’escissione chirurgica è spesso la scelta preferita per rimuovere completamente il dermatofibroma, ma altre opzioni come la laserterapia, la crioterapia e l’elettrochirurgia possono essere considerate in base alle specifiche esigenze del paziente.
Il follow-up post-trattamento è essenziale per garantire una corretta guarigione e monitorare eventuali recidive.
Clinica IDE: Trattamenti Chirurgici per Dermatofibroma a Milano
Se il dermatofibroma causa fastidio, è soggetto a irritazione costante, o se il paziente desidera rimuoverlo per motivi estetici, può essere necessaria un’escissione chirurgica.
Ecco alcune delle opzioni di trattamento chirurgico presso la Clinica Dermatologica IDE di Milano:
- Escissione semplice: L’escissione chirurgica è il metodo più comune e definitivo per rimuovere un dermatofibroma. Durante la procedura, il dermatologo utilizza un bisturi per rimuovere il nodulo e parte del tessuto circostante. L’escissione è eseguita in anestesia locale e la ferita viene chiusa con punti di sutura. Questo metodo garantisce la completa rimozione del dermatofibroma, ma può lasciare una piccola cicatrice.
- Shave excision: La shave excision consiste nel “rasare” la parte superiore del dermatofibroma alla base, utilizzando una lama affilata. Questo metodo è meno invasivo rispetto all’escissione completa, ma può non rimuovere completamente la lesione, lasciando il rischio di una recidiva. Tuttavia, la shave excision è meno incline a lasciare cicatrici evidenti.
- Punch biopsy: La punch biopsy può essere utilizzata sia come strumento diagnostico che terapeutico. Viene eseguita utilizzando uno strumento cilindrico che rimuove un piccolo campione di tessuto, comprese tutte le parti del dermatofibroma. È efficace per dermatofibromi di piccole dimensioni e lascia una cicatrice minima.
- Elettrocauterizzazione: L’elettrocauterizzazione è una procedura in cui il dermatofibroma viene bruciato utilizzando una corrente elettrica. Questo metodo è rapido e minimamente invasivo, ma può essere meno preciso rispetto all’escissione chirurgica. L’elettrocauterizzazione è spesso seguita da una guarigione con una cicatrice di piccole dimensioni.
- Curettage e desiccazione: Questo trattamento combina la rimozione meccanica della lesione (curettage) con l’applicazione di calore o corrente elettrica per distruggere eventuali cellule rimanenti del dermatofibroma. È meno utilizzato rispetto ad altri metodi, ma può essere utile in casi particolari.
NELLO SPECIFICO:
Clinica IDE a Milano offre una gamma di trattamenti chirurgici specializzati per la gestione dei dermatofibromi, fornendo soluzioni su misura per ogni paziente.
Ecco una panoramica dei principali trattamenti chirurgici disponibili presso la clinica:
- 1. Escissione Chirurgica: L’escissione chirurgica è la procedura più comune per rimuovere i dermatofibromi. Durante questo intervento, il dermatologo rimuove completamente la lesione insieme a una porzione di tessuto sano circostante per ridurre il rischio di recidiva. L’operazione è eseguita in ambulatorio sotto anestesia locale. Dopo l’asportazione, la ferita viene suturata. Questa tecnica è indicata per dermatofibromi di dimensioni maggiori o situati in aree visibili, dove è fondamentale garantire una rimozione completa.
- 2. Laserterapia: La laserterapia utilizza un laser per vaporizzare il dermatofibroma. Questa tecnica è particolarmente utile per le lesioni più piccole e superficiali. Il laser consente una rimozione precisa con un impatto minimo sui tessuti circostanti. Questo metodo può ridurre i tempi di recupero e minimizzare il rischio di cicatrici. Tuttavia, potrebbe essere necessaria più di una sessione per ottenere i risultati desiderati.
- 3. Crioterapia: La crioterapia comporta l’uso di azoto liquido per congelare e distruggere il dermatofibroma. Questo trattamento è spesso utilizzato per lesioni più piccole e superficiali. Il processo di congelamento causa la morte delle cellule della lesione, che successivamente viene espulsa dal corpo. La crioterapia può essere efficace, ma può richiedere più trattamenti e può comportare un rischio di cicatrici o alterazioni della pigmentazione.
- 4. Elettrochirurgia: L’elettrochirurgia utilizza una corrente elettrica ad alta frequenza per bruciare e rimuovere il dermatofibroma. Questa tecnica può essere utilizzata per lesioni più piccole e consente una rimozione efficace con una cicatrice ridotta. L’elettrochirurgia è spesso combinata con altre tecniche, come il curettage, per ottenere risultati migliori.
- 5. Curettage: Il curettage è una procedura in cui il dermatologo utilizza uno strumento chiamato curette per raschiare via il dermatofibroma. Questa tecnica può essere eseguita da sola o in combinazione con l’elettrochirurgia per garantire una rimozione completa. Il curettage è indicato per lesioni più superficiali e può essere una scelta valida quando la lesione non è troppo profonda.
- 6. Trattamenti Combinati: In alcuni casi, può essere utilizzata una combinazione di tecniche chirurgiche per ottenere risultati ottimali. Ad esempio, il dermatologo può combinare l’escissione chirurgica con la laserterapia o il curettage con l’elettrochirurgia per rimuovere completamente il dermatofibroma e ridurre al minimo il rischio di recidiva.
Pertanto la Clinica IDE a Milano offre diversi trattamenti chirurgici per i dermatofibromi, ciascuno progettato per soddisfare le esigenze specifiche dei pazienti.
L’escissione chirurgica è spesso la scelta preferita, ma la laserterapia, la crioterapia, l’elettrochirurgia e il curettage sono opzioni valide a seconda delle caratteristiche della lesione e delle preferenze del paziente.
Centro IDE: terapia per la cura della Dermatofibromatosi a Milano
Al Centro di dermatologia IDE a Milano, il trattamento della dermatofibromatosi richiede un approccio differente rispetto a quello del dermatofibroma, nonostante le due condizioni siano strettamente correlate.
Come già discusso, la differenza principale risiede nella diffusione e nella complessità della dermatofibromatosi rispetto al dermatofibroma.
- Il dermatofibroma è una lesione cutanea benigna, solitamente singola, che si presenta come un piccolo nodulo duro e di colore variabile. Questi noduli sono generalmente asintomatici, ma possono essere sensibili al tatto o pruriginosi. La gestione del dermatofibroma è piuttosto diretta: spesso si limita all’osservazione, soprattutto se la lesione non causa fastidio e non presenta segni di malignità. Quando è necessaria un’azione, il trattamento prevede solitamente l’escissione chirurgica, che comporta la rimozione completa della lesione e una minima cicatrice residua.
- La dermatofibromatosi, al contrario, è caratterizzata dalla presenza di molteplici dermatofibromi, diffusi su tutto il corpo. Questa condizione può essere associata a malattie genetiche o sistemiche più complesse, come la neurofibromatosi di tipo 1. La gestione della dermatofibromatosi deve tener conto non solo della rimozione delle lesioni, ma anche dell’eventuale trattamento delle condizioni sottostanti.
Presso il Centro IDE, il trattamento per la cura della dermatofibromatosi prevede una serie di passaggi aggiuntivi rispetto al dermatofibroma.
In primo luogo, è essenziale una valutazione approfondita per confermare la diagnosi e per escludere o identificare condizioni sistemiche o genetiche associate.
Questo può includere una biopsia cutanea e, in alcuni casi, esami genetici.
Una volta confermata la diagnosi, il trattamento può includere una combinazione di tecniche chirurgiche come l’escissione chirurgica, la laserterapia, e la crioterapia, a seconda delle caratteristiche specifiche delle lesioni e delle preferenze del paziente.
Per le lesioni multiple e diffuse, il trattamento può essere più complesso e potrebbe richiedere un approccio combinato per gestire la rimozione delle lesioni e il monitoraggio tramite controllo regolare.
In aggiunta ai trattamenti diretti delle lesioni, è importante gestire le condizioni sottostanti associate alla dermatofibromatosi.
Questo potrebbe includere consultazioni con specialisti in genetica o altre aree della medicina per trattare e monitorare eventuali patologie sistemiche.
In sintesi, mentre il dermatofibroma è generalmente trattato con tecniche relativamente semplici come l’escissione chirurgica, la dermatofibromatosi richiede un approccio più complesso e integrato, che non solo si occupa delle numerose lesioni cutanee ma anche delle condizioni sistemiche associate.
Il Centro IDE si impegna a fornire un trattamento completo e personalizzato per affrontare efficacemente entrambe le condizioni.
SEZIONI MEDICHE COLLEGATE AL DERMATOFIBROMA
PRESTAZIONI MEDICHE CORRELATE AL DERMATOFIBROMA
- Visita specialistica dermatologica
- Visita specialistica chirurgica
- Escissione chirurgica
- Esame istologico
PATOLOGIE INERENTI AL DERMATOFIBROMA
- Fibroistiocitoma
- Fibroma in pastiglia
- Cheratosi seborroiche
- Nevo melanocitico
- Dermatofibrosarcoma protuberans
- Lupus eritematoso
Patologie Dermatologiche Associate al Dermatofibroma
Il dermatofibroma è una lesione cutanea benigna che non è direttamente associata a patologie più gravi, ma la sua presenza può coincidere con altre condizioni dermatologiche.
Ecco alcune patologie che possono essere osservate insieme ai dermatofibromi:
- Nevus melanocitico: Sebbene il dermatofibroma e il nevo melanocitico siano lesioni distinte, possono presentarsi in modo simile, rendendo necessaria una diagnosi differenziale accurata. Un nevo melanocitico, o neo, è una proliferazione di melanociti e può avere caratteristiche che ricordano un dermatofibroma, come la pigmentazione. In alcuni casi, entrambe le lesioni possono essere presenti nello stesso paziente.
- Cheratosi seborroica: Le cheratosi seborroiche sono escrescenze benigne della pelle che possono coesistere con i dermatofibromi, specialmente nelle persone anziane. Queste lesioni possono essere confuse con i dermatofibromi a causa della loro apparenza superficiale simile, sebbene le cheratosi seborroiche siano solitamente più rilevate e presentino una superficie più ruvida.
- Dermatofibrosarcoma protuberans (DFSP): Anche se raro, il dermatofibrosarcoma protuberans è un tumore cutaneo maligno che può avere un aspetto iniziale simile a un dermatofibroma. Tuttavia, il DFSP tende a crescere più rapidamente e può presentare caratteristiche più aggressive. È fondamentale escludere questa patologia nei casi in cui un dermatofibroma presenta crescita atipica o cambiamenti rapidi.
- Lupus eritematoso: Il lupus eritematoso è una malattia autoimmune che può causare varie manifestazioni cutanee. Sebbene non sia direttamente associato ai dermatofibromi, le persone con lupus possono avere una maggiore predisposizione a sviluppare lesioni cutanee benigne come i dermatofibromi.
- Necrobiosi lipoidica: Questa è una condizione cronica che causa lesioni giallastre, indurite e talvolta ulcerate sulla pelle, soprattutto nelle persone con diabete. Mentre non è associata direttamente ai dermatofibromi, le due condizioni possono coesistere, soprattutto in individui con patologie metaboliche sottostanti.
Prognosi del Dermatofibroma
La prognosi per il dermatofibroma è eccellente, poiché si tratta di una lesione benigna che non comporta rischi significativi per la salute.
Ma ci sono alcuni aspetti importanti da considerare:
- Stabilità a lungo termine: Una volta formato, il dermatofibroma tende a rimanere stabile in termini di dimensioni e colore. Non scompare da solo, ma può rimanere inalterato per anni o addirittura decenni senza causare problemi significativi.
- Recidive: Dopo la rimozione chirurgica, il dermatofibroma non tende a recidivare nella stessa sede. Tuttavia, è possibile che altre lesioni simili possano formarsi in altre aree del corpo, specialmente se esistono fattori predisponenti come traumi cutanei frequenti.
- Complicazioni: Le complicazioni legate ai dermatofibromi sono rare. In rari casi, il dermatofibroma può infiammarsi, ulcerarsi o causare prurito e dolore, specialmente se localizzato in aree soggette a irritazione cronica. Tuttavia, queste complicazioni sono generalmente minori e facilmente gestibili con trattamenti adeguati.
- Estetica: Sebbene il dermatofibroma non rappresenti un rischio per la salute, la sua presenza può essere esteticamente indesiderata, soprattutto se si trova in aree visibili del corpo. La rimozione chirurgica può risolvere questo problema, ma può lasciare una cicatrice, anche se solitamente minima.
- Patologie associate: La prognosi può essere influenzata se il dermatofibroma è associato a condizioni autoimmuni o metaboliche sottostanti, come il lupus eritematoso o il diabete. In questi casi, la gestione di queste condizioni può essere necessaria per prevenire ulteriori complicazioni cutanee.
In generale, la prognosi del dermatofibroma è molto positiva.
Con una corretta diagnosi e, se necessario, un trattamento appropriato, la maggior parte delle persone può vivere senza complicazioni legate a queste lesioni.
Prognosi della Dermatofibromatosi: è possibile guarire?
La prognosi della dermatofibromatosi può variare a seconda della gravità della condizione, della risposta al trattamento e della presenza di eventuali condizioni sottostanti.
Questa patologia, caratterizzata dalla proliferazione di dermatofibromi multipli, può influenzare significativamente la qualità della vita dei pazienti, ma le prospettive di trattamento e gestione possono offrire buone possibilità di controllo e miglioramento dei sintomi.
La dermatofibromatosi è generalmente considerata una condizione benigna, ma può essere complessa e difficile da gestire, specialmente quando associata a malattie genetiche come la neurofibromatosi di tipo 1.
La prognosi dipende da diversi fattori, tra cui:
- Estensione e Gravità della Condizione: La gravità della dermatofibromatosi può variare da una semplice proliferazione di noduli cutanei a una condizione più diffusa che coinvolge gran parte della superficie corporea. Nei casi meno gravi, i dermatofibromi possono essere gestiti efficacemente con trattamenti locali come l’escissione chirurgica o la laserterapia. Tuttavia, nei casi più estesi e complessi, la gestione può richiedere approcci più aggressivi e un monitoraggio continuo.
- Risposta ai Trattamenti: La risposta ai trattamenti è un aspetto cruciale nella prognosi della dermatofibromatosi. I pazienti possono rispondere bene a trattamenti come l’escissione chirurgica, la laserterapia o la crioterapia, che possono ridurre significativamente il numero di lesioni e migliorare l’aspetto estetico della pelle. Tuttavia, le recidive sono possibili, e la condizione potrebbe richiedere trattamenti ripetuti o combinati per ottenere risultati duraturi.
- Presenza di Condizioni Sottostanti: La dermatofibromatosi può essere associata a malattie genetiche o sistemiche che possono complicare la prognosi. Ad esempio, la neurofibromatosi di tipo 1 può comportare ulteriori complicazioni e richiedere un approccio terapeutico integrato che coinvolga diversi specialisti. La gestione efficace di queste condizioni sottostanti è essenziale per migliorare la prognosi complessiva.
- Qualità della Vita e Impatto Psicologico: La presenza di numerosi dermatofibromi può influenzare negativamente la qualità della vita e causare disagio psicologico. I trattamenti non solo mirano a migliorare l’aspetto estetico e ridurre i sintomi fisici, ma anche a supportare il benessere psicologico dei pazienti. Interventi come il supporto psicologico e le consulenze estetiche possono giocare un ruolo importante nel migliorare la qualità della vita dei pazienti.
- Monitoraggio a Lungo Termine: Il monitoraggio a lungo termine è fondamentale per gestire la dermatofibromatosi in modo efficace. I pazienti devono essere sottoposti a controlli regolari per verificare la presenza di nuove lesioni, la ricomparsa di quelle trattate e per monitorare eventuali complicazioni. Un follow-up accurato può contribuire a prevenire la progressione della condizione e a garantire un trattamento tempestivo in caso di recidive.
In sintesi, la dermatofibromatosi è una condizione benigna, ma la sua prognosi può variare ampiamente in base alla gravità della malattia, alla risposta ai trattamenti e alla presenza di condizioni sistemiche associate.
Mentre la guarigione completa potrebbe non essere sempre possibile, è possibile ottenere un buon controllo della condizione e migliorare significativamente i sintomi attraverso una combinazione di trattamenti chirurgici e supporto integrato.
Un monitoraggio regolare e una gestione personalizzata sono essenziali per ottimizzare i risultati e migliorare la qualità della vita dei pazienti.
Problematiche Correlate al Dermatofibroma se non Trattato Correttamente
Anche se il dermatofibroma è benigno e non pericoloso, ci sono alcune problematiche che possono insorgere se non viene trattato correttamente o se viene trascurato.
Queste problematiche sono generalmente minori, ma è importante conoscerle per gestire al meglio la condizione.
- Irritazione cronica: Se un dermatofibroma si trova in un’area soggetta a frequente sfregamento o pressione, come le gambe o le braccia, può diventare irritato. Questo può portare a prurito, infiammazione e, in alcuni casi, ulcerazione. La lesione può anche causare disagio durante attività quotidiane come vestirsi o rasarsi.
- Sanguinamento e infezione: Sebbene raro, un dermatofibroma può essere traumatizzato accidentalmente, ad esempio durante la rasatura o a causa di un urto, provocando sanguinamento. Se la lesione viene continuamente irritata o graffiata, può svilupparsi un’infezione, che richiederà cure mediche per evitare complicazioni più gravi.
- Crescita atipica: In rari casi, un dermatofibroma può iniziare a crescere o cambiare colore, sollevando preoccupazioni per la possibile presenza di una lesione maligna. Sebbene la trasformazione maligna sia estremamente rara, qualsiasi cambiamento atipico dovrebbe essere valutato da un dermatologo per escludere altre condizioni come il dermatofibrosarcoma protuberans.
- Estetica e impatto psicologico: Per alcune persone, la presenza di un dermatofibroma, soprattutto in aree visibili, può essere esteticamente sgradevole e influire sull’autostima. Anche se la lesione è benigna, la preoccupazione per l’aspetto fisico può portare a stress psicologico, che può essere alleviato con la rimozione della lesione.
- Problemi legati alla cicatrizzazione: La rimozione di un dermatofibroma, se non eseguita correttamente, può lasciare cicatrici evidenti o ipertrofiche, soprattutto in aree della pelle che non guariscono bene. Una gestione inappropriata della ferita post-operatoria può anche portare a infezioni o a una cicatrizzazione prolungata.
- Differenziazione da altre lesioni: Una problematica significativa è la possibilità di confondere un dermatofibroma con altre lesioni cutanee, alcune delle quali possono essere maligne. Se un dermatofibroma viene erroneamente diagnosticato, potrebbe ritardare il trattamento di una condizione più grave, come un melanoma o un carcinoma basocellulare.
Sebbene il dermatofibroma non sia intrinsecamente pericoloso, la sua gestione inappropriata o trascurata può portare a una serie di problematiche che possono influire sulla qualità della vita del paziente.
È fondamentale che i dermatofibromi vengano diagnosticati correttamente e, se necessario, trattati in modo adeguato per evitare complicazioni.
Una corretta consulenza dermatologica è essenziale per garantire la migliore gestione possibile di questa comune lesione cutanea.
FAQ sul Dermatofibroma
Questa tabella fornisce risposte concise e dettagliate alle domande più comuni riguardanti il dermatofibroma, coprendo aspetti dalla diagnosi al trattamento e alla gestione quotidiana.
| Domanda | Risposta |
|---|---|
| Cos’è un dermatofibroma? | Un dermatofibroma è una piccola lesione cutanea benigna che appare come un nodulo duro e fibroso sotto la pelle. |
| Quali sono i sintomi del dermatofibroma? | I sintomi includono un nodulo duro, spesso di colore marrone o rosso, che è generalmente indolore ma può essere pruriginoso o sensibile. |
| Il dermatofibroma è pericoloso? | No, il dermatofibroma è benigno e non è pericoloso. Non si trasforma in una lesione maligna. |
| Quali sono le cause del dermatofibroma? | Le cause non sono completamente comprese, ma si pensa che possa svilupparsi in risposta a un trauma cutaneo, come una puntura d’insetto o una ferita. |
| Il dermatofibroma può crescere? | Sì, il dermatofibroma può crescere lentamente nel tempo, ma tende a rimanere di dimensioni limitate. |
| Dove si sviluppano comunemente i dermatofibromi? | I dermatofibromi si sviluppano più comunemente sulle gambe, sulle braccia e sulla schiena. |
| Il dermatofibroma può essere doloroso? | Generalmente, il dermatofibroma non è doloroso, ma può essere sensibile al tatto o causare prurito, soprattutto se irritato. |
| Come viene diagnosticato un dermatofibroma? | Un dermatofibroma viene diagnosticato tramite un esame clinico da parte di un dermatologo, e in alcuni casi, tramite una biopsia. |
| È necessaria una biopsia per diagnosticare un dermatofibroma? | Di solito no, ma una biopsia può essere eseguita se la lesione ha caratteristiche atipiche per confermare la diagnosi. |
| Il dermatofibroma può sparire da solo? | No, il dermatofibroma non sparisce spontaneamente e tende a rimanere stabile nel tempo. |
| Come viene trattato un dermatofibroma? | I dermatofibromi possono essere lasciati al loro posto se non causano fastidio, oppure possono essere rimossi chirurgicamente per motivi estetici o di comfort. |
| La rimozione di un dermatofibroma è dolorosa? | La rimozione viene eseguita in anestesia locale, quindi la procedura non è dolorosa. |
| La rimozione di un dermatofibroma lascia cicatrici? | Sì, la rimozione di un dermatofibroma può lasciare una cicatrice, anche se solitamente di piccole dimensioni. |
| Il dermatofibroma può ricrescere dopo la rimozione? | Il dermatofibroma rimosso non ricresce nella stessa sede, ma possono formarsi nuovi dermatofibromi in altre aree. |
| Quali sono i fattori di rischio per lo sviluppo di dermatofibromi? | I fattori di rischio includono traumi cutanei, come punture di insetti, e la presenza di una predisposizione genetica. |
| Il dermatofibroma può diventare canceroso? | No, il dermatofibroma è una lesione benigna e non si trasforma in cancro. |
| Quali sono le opzioni di trattamento per un dermatofibroma? | Le opzioni includono osservazione, crioterapia, laserterapia o escissione chirurgica. |
| Il dermatofibroma può essere rimosso con il laser? | Sì, il laser può essere utilizzato per rimuovere un dermatofibroma, soprattutto se è superficiale. |
| È possibile prevenire i dermatofibromi? | Non esiste un metodo sicuro per prevenire i dermatofibromi, ma ridurre il rischio di traumi cutanei può aiutare. |
| I bambini possono sviluppare dermatofibromi? | Sebbene sia più comune negli adulti, anche i bambini possono sviluppare dermatofibromi. |
| Qual è la differenza tra un dermatofibroma e un nevo? | Un nevo è una proliferazione di melanociti (cellule che producono pigmento), mentre un dermatofibroma è una proliferazione di fibroblasti (cellule del tessuto connettivo). |
| Il dermatofibroma può sanguinare? | Un dermatofibroma può sanguinare se viene traumatizzato, ma di solito non sanguina spontaneamente. |
| È necessario rimuovere un dermatofibroma? | La rimozione è facoltativa e solitamente avviene solo per motivi estetici o se il dermatofibroma causa fastidio. |
| Il dermatofibroma può ulcerarsi? | Sebbene raro, un dermatofibroma può ulcerarsi se viene irritato o traumatizzato. |
| Quanto dura il recupero dopo la rimozione di un dermatofibroma? | Il recupero è generalmente rapido, con una guarigione completa della ferita entro 1-2 settimane. |
| Il dermatofibroma è contagioso? | No, il dermatofibroma non è contagioso e non può essere trasmesso da una persona all’altra. |
| Il dermatofibroma è comune? | Sì, il dermatofibroma è una delle lesioni cutanee benigne più comuni. |
| I dermatofibromi possono essere multipli? | Sì, è possibile avere più di un dermatofibroma in diverse aree del corpo. |
| Cosa fare se un dermatofibroma si infiamma? | Se un dermatofibroma si infiamma, è consigliabile consultare un dermatologo per valutare la necessità di un trattamento. |
| I dermatofibromi possono causare cicatrici spontanee? | I dermatofibromi non causano cicatrici spontanee, ma possono essere visibili sulla pelle come noduli induriti. |
| Cosa fare se un dermatofibroma cambia aspetto? | Se un dermatofibroma cambia aspetto, dimensioni o colore, è importante consultare un dermatologo per una valutazione accurata. |
- Acne Estivale (Acne Estiva)
- Ipoidrosi
- Trauma Ungueale
- Tinea Barbae
- Nevo Atipico
- Nevo Combinato
- Sindrome di Churg-Strauss
- Linee di Beau
- Angioleiomioma
- Malattia di Addison
- Disidratazione Cutanea
- Lupus Pernio
- Fenomeno di Koebner
- Fascite Sottocutanea
- Eczema Nummulare
- Sindrome di DRESS
- Flittene
- Macule Cutanee
- Criptococcosi Cutanea
- Iperplasia Sebacea
- Sindrome di Henoch-Schönlein
- Ipotricosi
- Escoriazione della Pelle
- Carcinoma Sebaceo
- Sindrome di Schnitzler
- Liposarcoma
- Linfoadenopatia
- Cutis Laxa
- Angiofibroma
- Infezioni da Stafilococco
- Lichen Simplex Cronico
- Iperlassità Cutanea
- Kerion
- Aplasia Cutis Congenita (ACC)
- Linfoma non Hodgkin
- Pseudo Alopecia Areata di Brocq
- Ittero Cutaneo
- Eczema Vaccinatum
- Brufoli
- Linfadenite
- Lesioni Cutanee
- Sarcoma di Kaposi
- Reazioni Cutanee Avverse da Farmaco
- Sindrome di Gardner
- Eruzioni Cutanee
- Tricoepitelioma
- Sindrome di Netherton
- Fissurazioni Cutanee
- Artrite Psoriasica
- Ischemia Cutanea